Лечим конъюнктивит у ребенка становится только хуже
Конъюнктивит у детей: реальный риск и мнимые угрозы здоровью ребенка
Каким бывает конъюнктивит у детей
Конъюнктивит, как не трудно догадаться, — это воспаление слизистой оболочки глаза. У детей конъюнктивит бывает нескольких видов:
- Вирусный (и, соответственно, причиной его возникновения является вирусная инфекция);
- Бактериальный (вызванный деятельностью бактерий);
- Аллергический конъюнктивит (это вид возникает и развивается как типичная аллергическая реакция).
Отличить один вид конъюнктивита от другого только по симптомам довольно сложно — чаще всего они похожи. Большое значение имеет картина обстоятельств, которая предшествовала развитию воспаления в глазах. Например, если ввели новый продукт в прикорм и в тот же день начали слезиться глазки — вероятнее всего, это начало аллергического конъюнктивита. Тот же вывод можно сделать, если ребенок поиграл с новой плюшевой игрушкой или потискался с соседской собакой и т.п.
А если, например, весь класс в школе «слег» от ОРВИ, и у вашего ребенка на этом фоне воспалился глаз — вероятнее всего, этот конъюнктивит имеет вирусную природу.
Подобный анализ может провести любая мама, которая знает, что происходило с ее ребенком в предыдущие несколько дней. Однако есть и такие ситуации, при которых поход к врачу с целью точной диагностики и последующего лечения жизненно необходим. Итак, посещение врача при конъюнктивите обязательно, если:
- Ребенку меньше 1 года;
- Ситуация не улучшается спустя 2 дня после начала воспаления;
- Ребенок демонстрирует светобоязнь;
- Ребенок жалуется на резкую боль в глазах;
- Ребенок утверждает, что стал хуже видеть;
- На коже верхнего века появились мелкие пузырьки.
В детском возрасте конъюнктивиты возникают довольно часто — ровно настолько, чтобы эту проблему решали, как правило, обычные терапевты и педиатры. Но в сложных случаях, при возникновении серьезной инфекции — консультация опытного офтальмолога обязательна.
Симптомы возникновения конъюнктивита у детей
Есть большая вероятность развития первой стадии конъюнктивита у ребенка, если вы заметили у него:
- Так называемый «закисший глаз» (чаще всего непосредственно после сна);
- Отечность и припухлость век;
- Покраснение век;
- Зуд и раздражение в глазу (из-за чего малыш все время трет и чешет глазик).
Как лечить конъюнктивит у детей
Вполне разумно допустить, что план лечения конъюнктивита напрямую зависит от того, чем именно вызвано его появление.
Вирусный конъюнктивит обычно никак активно не лечится — спустя 5-7 дней организм сам вырабатывает иммунную защиту против вирусов, и глазки очищаются самостоятельно, воспаление исчезает. Исключение составляют лишь два очень опасных вируса, при поражении которыми лечить конъюнктивит необходимо строго под надзором врача.
Первый из них — это вирус герпеса, который без своевременного лечения чрезвычайно часто дает серьезные и необратимые осложнения на органы зрения. Вот как раз появление пузырьков на коже верхнего века, а также симптомы светобоязни и резкой боли в глазах обычно сигнализируют именно о возникновении герпетического конъюнктивита. И в этом случае к врачу необходимо не просто идти, а бежать со всех ног. Потому что вирус герпеса — один из самых опасных в плане поражения органов зрения у детей.
Второй «коварный» для глаз вирус — аденовирус. Для аденовирусной инфекции характерны три симптома, которые проявляются всегда вместе, а не по одному — повышение температуры, красное горло (развитие фарингита у детей) и конъюнктивит. Аденовирусный конъюнктивит очень заразен и несмотря на свое относительно легкое лечение, способен давать тяжелые осложнения на органы зрения.
При гнойном (бактериальном) конъюнктивите детям, как правило, прописывают курс местных антибиотиков. Пугаться их применения, по меньшей мере, наивно и неразумно, потому что при такой форме использования (капли или мазь в глаза) они никуда не всасываются и никаких побочных эффектов не оказывают — такие антибиотики работают только в области воспаления на слизистой оболочке глаза и больше нигде. При этом бесспорный плюс подобного лечения — антибиотики очень быстро подавляют воспаление в глазу.
При аллергическом конъюнктивите, соответственно, наиболее разумное и долгосрочное победоносное решение — определить аллерген и по возможности оградить ребенка от контакта с ним в будущем. Но если это невозможно по какой-то причине, лечение будет заключаться в приеме антигистаминных препаратов внутрь и наружно.
Портит ли конъюнктивит зрение ребенка?
В подавляющем большинстве случаев болезнь конъюнктивит протекает довольно легко и не оставляет последствий. Более того — поскольку наиболее часто у детей встречается именно вирусный конъюнктивит — подобная форма болезни даже не требует какого-то особенного лечения, она проходит сама благодаря активности иммунной системы ребенка.
И все-таки утверждать, что воспаление слизистой оболочки глаза никак не может навредить остроте зрения, нельзя. Бывают некоторые тяжелые формы конъюнктивита у детей, которые, при отсутствии должного и своевременного лечения, могут обернуться необратимыми проблемами с органами зрения. Именно поэтому при любом конъюнктивите, продолжающемся без улучшения более 2-х дней, необходимо в обязательном порядке показать малыша врачу.
Конъюнктивит ли? Или что-то другое?
Иногда бывают случаи, когда у новорожденных детей и малышей первых месяцев жизни наблюдаются типичные симптомы конъюнктивита, но при этом любое лечение оказывается нерезультативным. Дело в том, что в подобном случае за конъюнктивит ошибочно принимается другая распространенная у грудничков болезнь — так называемый врожденный дакриоцистит (воспаление слезного мешочка).
Он встречается примерно у 5% новорожденных ребятишек. Суть заболевания заключается в том, что в слезо-носовом канальце (иначе — носослезный проток), соединяющем полости носа и глаза, присуствует тоненькая пленочка, препятсвующая оттоку слезной жидкости. Таким образом слезы скапливаются в области глаза, он «закисает» и возникают все типичные симптомы конъюнктивита.
Характерные признаки, которые могут указывать на ошибочное принятие дакриоцистита за конъюнктивит:
-
Обычно поражается только один глазик;
Ребенок очень «юного» возраста – новорожденный малыш или грудничок первых месяцев жизни;
Отсутствуют признаки инфекционного заболевания (нет ни лихорадки, ни обезвоживания и т.п.);
Обычно, пленочка в носослезном протоке лопается сама по себе еще в момент рождения ребенка или в первые дни его жизни. При дакриоцистите она тоже может прорваться самостоятельно в возрасте малыша примерно до 8 месяцев. Но если этого не произошло, и глазик ребенка по-прежнему воспаляется и слезится, врач назначает специальное зондирование, которое помогает прочистить слезноносовой канал и устранить оттуда пленку, мешающую оттоку слезной жидкости.
Большинство детских конъюнктивитов — не опасны, они либо проходят самостоятельно, либо довольно легко лечатся. Кроме того, чтобы предупредить возникновение конъюнктивита в ситуациях, если малышу что-то попало в глазик и он активно его трет, рискуя занести на слизистую грязь или опасные бактерии, родителям полезно иметь в домашней аптечке так называемые глазные антисептики.
И запомните простое правило: если в течение 2 дней улучшения на слизистой глаза не наступает (малыш по прежнему трет глазик, который стал слезиться и припух и т.п.), или если вы заметили выше перечисленные «тревожные» симптомы (среди которых: светобоязнь, пузырьки на внутреннем веке, сильная боль в глазу) — немедленно покажите ребенка врачу.
Если вы хотите быстро и правильно вылечить конъюнктивит у ребенка — стартовать следует именно в кабинете офтальмолога, педиатра или отоларинголога (если есть подозрения на дакриоцистит).
Конъюнктивит у детей: симптомы, формы заболевания и чем лечить
Конъюнктивит – это воспалительный процесс, затрагивающий слизистую оболочку глаз, которая защищает склеру и внутреннюю поверхность века от повреждений и травм. Заболевание занимает лидирующую позицию среди офтальмологических патологий у детей. Чаще всего причиной заражения становится плохая гигиена, особенно если речь идёт о малышах старше года, которые активно исследуют окружающий мир.
Опасен ли конъюнктивит для детей?
Заболевание хоть и является заразным, но довольно легко поддаётся лечению, если вовремя обратить внимание на сопутствующие симптомы и не затягивать с обращением к детскому окулисту.
Осложнения после перенесённой инфекции встречаются редко, но они всё-таки возможны.
Например, переход болезни в хроническую стадию возникает при отсутствии адекватного лечения или несоблюдении рекомендаций врача. В таком случае возможные рецидивы заболевания (довольно частые) как ответ на снижение иммунитета, вызванное различными факторами. При простуде или любом другом инфекционном заболевании у ребёнка также может развиваться конъюнктивит.
Постоянное поражение конъюнктивы может повлиять на качество зрения и даже привести к инвалидности.
Когда стоит обратиться к врачу?
Не все родители серьёзно обеспокоены появлением конъюнктивита и предпочитают лечить его, используя «бабушкины» рецепты. Лечение народными средствами вполне допустимо и в некоторых случаях оказывается весьма эффективным, но его можно применять только после консультации детского врача о возможности использования конкретного метода и отсутствии противопоказаний для этого.
В срочном порядке следует посетить офтальмолога, если ребёнок:
- не достиг годовалого возраста;
- жалуется на болезненные ощущения и сильное жжение в области глаз;
- отмечает ухудшение зрения;
- наблюдается обильное слезотечение;
- стал хуже себя чувствовать (появилась температура, глаза краснеют и слезятся).
Поводом для похода к врачу является образование гнойничков, шишек и пузырьков на поверхности века или на слизистых оболочках глаз.
Виды и формы конъюнктивита у детей
Вирусный конъюнктивит
Заболевание развивается под воздействием вирусов, часто носит острый характер. Симптоматика выражена не очень ярко, но распознать её не составит труда даже молодой маме.
У малыша отмечается обильное слезотечение и зуд – ребенок постоянно чешет глазки, иногда до такой степени, что появляется чувство сильного жжения и затуманивания. Из глаз выделяется обильная прозрачная слизь.
Бактериальный конъюнктивит
Болезнь чаще всего является осложнением при прогрессировании инфекций, вызванных болезнетворными микроорганизмами. Данный вид инфекции часто возникает в совокупности с отитом и требует использования антибиотиков местного действия.
В зависимости от типа возбудителя выделяют основные формы бактериального конъюнктивита:
- стафилококковый;
- гемофильный (вызывается гемофильной палочкой);
- стрептококковый;
- пневмококковый;
- гонококковый;
- синегнойный и т.д.
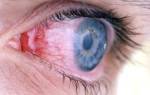
Все формы бактериального конъюнктивита сопровождаются появлением характерных признаков, отличающихся от клинической картины вирусного поражения глаз, например:
- слипание век и ресниц по утрам, когда ребёнок только просыпается (иногда приходится обильно смачивать глаза, чтобы «разлепить» веки);
- появление жёлтой сухой корки;
- выделение гноя.
Аллергический конъюнктивит
Возникает как реакция на внешние раздражители (аллергены), в результате которой начинает вырабатываться гистамин. Именно это вещество провоцирует покраснение и припухлость век, а также приступы сильного зуда – основные признаки аллергического конъюнктивита.
Лечение аллергического конъюнктивита начинается с определения факторов, спровоцировавших заболевание, и их устранения.
Аденовирусный конъюнктивит
Органы зрения и эпителий носовой полости тесно связаны между собой, поэтому при ОРВИ поражение затрагивает и слизистую оболочку глаз.
В этом случае конъюнктивит является осложнением основного заболевания и сопровождается всеми основными симптомами респираторных инфекций: повышением температуры тела, заложенностью носа, насморком, першением в горле и т.д.
Такая форма болезни называется аденовирусным конъюнктивитом и лечится с применением комплексной терапии, направленной на уничтожение вирусов и устранение симптомов.
Лечение конъюнктивита у детей
До года
Прежде чем начинать какое-либо лечение, необходимо показать грудного ребенка детскому офтальмологу. Это обязательное правило, так как у младенцев в возрасте нескольких месяцев выделение содержимого из глаз может быть связано с физиологическими особенностями, а именно закупоркой слёзных каналов.
Любое лечение в данном случае будет неэффективно за исключением регулярного промывания глазок и удаления слизи и засохших корочек (с соблюдением всех гигиенических норм).
Определить, какая именно причина вызвала поражение органов зрения, и как долго придется лечить данную форму заболевания, может только специалист.
Старше года: общие правила
Прежде всего, стоит оградить ребёнка от общения с другими детьми, так как конъюнктивит, особенно аденовирусный, может быть заразным. Малышу обязательно нужно выделить индивидуальное полотенце, а при бактериальной форме заболевания ежедневно менять постельное бельё, чтобы ускорить выздоровление и предотвратить рецидив заболевания.
Всю одежду, нательное и постельное бельё, полотенца, носовые платки и другие вещи, которыми пользуется больной ребёнок, следует кипятить – только так можно уничтожить большинство видов бактерий.
Для детей любого возраста обязательным условием является ежедневное промывание глаз с использованием фурацилина.
Раствор фурацилина можно приготовить следующим образом: одну таблетку препарата нужно залить 200 мл (стакан) крутого кипятка, после чего размешать и охладить. Готовый раствор можно использовать в течение 24 часов.
Некоторые окулисты не одобряют данный метод, так как при неправильном его применении существует риск ожога роговицы.
Большинство детских врачей советуют родителям использовать отвар ромашки, которую можно купить в аптеке.
Как правило, фурацилин не заливают кипятком для получения раствора. Нужно положить таблетку на лист бумаги, надавить сверху ложкой или скалкой, тем самым измельчив в порошок. Далее ссыпать в емкость. Залить нужным объемом горячей воды, разболтать, остудить до теплого состояния. Можно пользоваться на протяжении дня. Кипящая вода сокращает срок использования до 4 – 5 часов.
От года до 3 лет
Лечить конъюнктивит у детей в возрасте 1-2 лет лучше всего безопасными методами, так как использование сильнодействующих медикаментов негативно отражается на работе печени. Для этого можно использовать народные рецепты (после одобрения окулиста).
Растения, которые используют при лечении конъюнктивита:
- Листья и цветки алтея лекарственного.
- Трава очанка.
- Черёмуха.
- Ромашка и календула.
- Шалфей и календула (в равных пропорциях).
Эти травы эффективно устраняют симптомы заболевания и обладают бактерицидным и успокаивающим действием. Их нужно использовать для приготовления отваров: к 2 столовым ложкам смеси добавить полстакана воды (кипящей). Состав следует настоять в течение 30 минут и остудить.
Проводимая терапия обычно дополняется использованием раствора «Левомицетина» или «Альбуцида» (0,3 %). Перед закапыванием следует очистить глазик от содержимого и корочек, а также тщательно вымыть руки с антибактериальным мылом.
Закапывать капли следует в оба глаза, используя разные пипетки.
От 3 до 6 лет
Способ лечения зависит от причины, которая вызвала заболевание.
Гнойный конъюнктивит у детей от 3 до 7 лет лечится с использованием следующих лекарственных средств:
Все эти препараты выпускаются в виде капель, поэтому их удобно использовать для лечения маленьких детей.
В дополнение к каплям врач может порекомендовать тетрациклиновую или эритромициновую мазь. Они обладают выраженным противовоспалительным действием, помогая быстро устранить неприятные симптомы. Мазь необходимо закладывать за нижнее веко ребёнка 3-4 раза в день в зависимости от возраста, сколько дней проводить лечение – подскажет врач.
При вирусном конъюнктивите показано применение интерферонов и противовирусных препаратов («Оксолин», «Веролекс», «Флореналь» и др).
Аллергическая форма заболевания лечится при помощи антигистаминных и противоаллергических препаратов («Супрастин», «Лоратадин», «Зиртек» и др.).
Подробнее о конъюнктивите у детей смотрите в видеосюжете «Школа доктора Комаровского»:
Лечим конъюнктивиты у детей
Есть целый ряд рекомендаций, которых необходимо придерживаться при лечении остро возникших конъюнктивитов в детском возрасте. Соблюдение этих рекомендаций не сложно и может приводить к быстрому и полноценному излечению. Прежде сего это:
– строгое соблюдение чистоты рук, коротко стриженые ногти, так как дети лезут руками в зудящие глаза, и могут занести вторичную инфекцию в изначально немикробный процесс;
– оградите ребенка от контакта с другими детьми во избежание распространения инфекции, дети активно контактируют между собой, а часть конъюнктивитов заразна. Другие мамы не скажут вас спасибо за больных детей. Прогулки не запрещены, но гулять стоит в безветренную и не солнечную погоду, чтоб не раздражать воспаленные глаза;
– в домашних условиях создайте больным глазам зрительный комфорт, приглушите свет от окон, не включайте в остром периоде яркий свет, иногда при конъюнктивитах это вызывает дискомфорт (светобоязнь). Не стоит позволять ребенку смотреть телевизор и напрягать глаза, также как не стоит и смотреть в ноутбуки и планшеты;
– при купании избегайте попадания хлорированной воды и мыла в глаза ребенка, это может усугубить состояние, особенно при аллергии или при реактивных конъюнктивитах. Умывайте малыша кипяченой теплой водой при помощи мягкой салфетки или ватных дисков, аккуратно удаляя с ресниц и век корочки. Если вы капаете малышу в глазки капли из стеклянной пипетки (не капельница на флакончиках), эту пипетку необходимо прокипятить хотя бы один-два раза в день. После каждого применения ее нужно промыть под проточной водой и просушить;
– чтобы капельки активнее подействовали, нужно попросить малыша не зажмуривать глаза или самим подержать их открытыми, нужно потерпеть и постараться немного оттянуть область нижнего века, чтобы капли попали в область глазной щели, а не вытекли по векам и ресницам. Многие капли неприятно щиплют и дети сильно сопротивляются их закапыванию, тогда стоит капать капли в уголок глаза, при открывании глаз жидкость непременно попадет на слизистые и на область века, лекарство протечет внутрь;
– если вы категорически не можете закапать капли или каждое закапывание для вас стресс, попросите врача заменить средство на мази. Мазь проще заложить за веко, где она при расплавлении основы распределится по глазам.
Когда немедленно нужно звонить врачу!
Есть ситуации, когда необходимо обязательно позвонить врачу и корректировать с ним дальнейшее лечение:
– резкое покраснение век и глаз, сильная отечность век с очень обильным гнойным отделяемым,
– резкое повышение температуры, признаки простудной инфекции,
– при нарушении общего самочувствия, если ребенок выглядит откровенно больным,
– при наличии сопутствующих симптомов поражения горла, внутреннего уха или других органов,
– если нет никакого эффекта и нет улучшения после приема всех капель или мазей,
– если глаза становятся хуже, отделяемое из слизистого переходит в гнойное, есть язвы на слизистой, ребенок кричит, трет глаза и не дает капать лекарства.
Как лечить конъюнктивиты
Если это конъюнктивиты микробного происхождения и врач определил этот факт, обычно назначаются препараты группы антибиотиков местного действия в виде глазных капелек или мазей с учетом возраста ребенка. В среднем, такие конъюнктивиты проходят за пять дней, но закапывание антибиотиков помогает активнее бороться с воспалением и микробной инфекцией, что ускоряет восстановление слизистой глаз. Кроме того, необходимо регулярно проводить туалет глаз ребенка при помощи ватных тампонов или дисков, смоченных в теплой кипяченой воде. Этими тампонами нужно тщательно удалить корочки с глаз по направлению от наружного угла глаза ко внутреннему, для каждого глаза использовать новый тампон, не размазывать содержимое по глазу, если с первого раза все не удалилось, взять новый тампон. Строго нужно следить за чистотой рук и длиной ногтей.
При лечении вирусных конъюнктивитов нет особенно эффективных противовирусных препаратов, поэтому можно только применять препараты “Офтальмоферона” и снимать ощущение дискомфорта в глазах при помощи мазей с противовоспалительным и успокоительным эффектами. Помощь могут оказать прохладные компрессы на область глаз с отварами ромашки или спитым чаем, применение парацетамола или “Нурофена”, создание затемнения в комнате, чтобы не усиливать болезненность глаз. Вирусные конъюнктивиты – это чрезвычайно заразные заболевания, крайне важно при них соблюдение строго индивидуальной гигиены, изоляция на время болезни как минимум на неделю, выделение отдельного полотенца для лица, частое мытье рук и подстригание ногтей. В резких и осложненных случаях при вирусном конъюнктивите могут понадобиться мази или капли с кортикостероидами, но применять их необходимо аккуратно и недолго.
При аллергических конъюнктивитах у малышей применяют антигистаминные препараты как общего, системного, так и местного действия. Обычно применяют антигистаминные глазные капли или препараты в виде капель внутрь. В качестве профилактики возникновения аллергии можно применять под контролем аллергии капли кромогликата натрия (“Оптикром”), но стоит помнить – за одно-два применения эффекта не будет, необходимо использование этого препарата на протяжении нескольких недель, чтобы был выраженный положительный результат, и необходимо строгое соблюдение дозировок. Но, основу лечения составляет исключение аллергена или разобщение с ним на время сезона аллергии.
Назначение глазных капель
Зачастую при лечении глазных заболеваний педиатры назначают детям препараты в виде глазных капель. Обычно капли назначает врач при возникновении гноетечения, при болях в области глаз, попадании в глаза инородных частиц или песка, при расширении сосудов глаза и его красноте. Обычно в таких случаях применяют капли сульфацил натрия (“Альбуцид”), но они очень сильно щиплют глазки. Можно заменить их на капли с тетрациклином. Если же это более серьезные процессы, врач может назначить препараты “Визин”, “Тобрекс” или “Тропикомид”. Чтобы любые из капель оказали свой положительный эффект, необходимо правильное их закапывание. Порой это сделать совсем непросто, так как при закапывании препаратов срабатывает защитный рефлекс зажмуривания (из-за попадания инородного вещества в глаза).
Наименее травматичное для ребенка закапывание капель в глаз проводится следующим образом – нужно тщательно вымыть руки, прочитать подробно инструкцию к препарату и объяснить ребенку, что сейчас будут капать в глазки и немного пощиплет. Нужно протереть глазки ребенка ватным тампоном, удалив все корочки, встряхнуть флакончик с капельками и удобно уложить ребенка на спину, откинув голову назад. Важно удерживать ребенка в одном положении, не сильно фиксируя, если же это совсем малыш, его можно запеленать в одеяло, чтобы ручками он не мешал процессу. Теперь нужно аккуратно оттянуть вниз нижнее веко, выдавить на область нижнего века одну каплю раствора, не прикасаясь флакончиком к слизистым. Веко нужно отпустить и дать ребенку возможность проморгать лекарство внутри глаза. Остатки лекарства, вытекающие из глаза нужно промокнуть чистым ватным тампоном. Если нужно закапывать сразу несколько видов капель, нужно сделать перерыв в пять-десять минут.
Назначение глазных мазей
Не реже, чем применение глазных капель, практикуется и использование глазных мазей. Мази более длительно действуют, успокаивают и смягчают раздраженные глаза, их очень удобно применять на ночь, чтобы их эффект был более длительным. При этом минусами мази будет тот факт, что впитывается действующее вещество дольше, может обладать системным действием на организм, что не всегда желательно. При сильном нагноении глаз использовать мази и вовсе невозможно. Но мази в детской офтальмологии применяют активно и часто. При «ячменях» или воспалении глаз применяют эритромициновую и тетрациклиновую мази (с восьми лет), ими можно смазывать кожу снаружи. Новорожденным и детям раннего возраста можно применять мазь “Флоксал” при конъюнктивитах и дакриоциститах. При особой необходимости назначают также другие мази.
Перед применением мази необходимо вымыть руки и положить малыша в удобной позе, объяснить, что вы будете делать. Грудничков и малышей пеленают, чтобы они не мешали руками. Мазь закладывают за нижнее веко от внутреннего уголка глаза к наружному, закрывают глаз и слегка массируют веко для распределения мази.