Конъюнктивит и боль в суставах
Реактивный артрит
Реактивный артрит – воспалительное негнойные заболевание суставов, которое развивается одновременно или после инфекции (не в суставе, а в другом участке тела). Инфекция, вызывающая развитие реактивного артрита, обычно поражает носоглотку, мочевыводящие пути и половые органы, желудочно-кишечного тракт. Обычно артрит развивается через 2-4 недель после возникновения инфекции.
Чаще всего болезнь поражает людей в возрасте от 20 до 40 лет. Мужчины в девять раз чаще женщин заболевают реактивным артритом, связанным с инфекциями, передающимися половым путем (хламидиоз или гонорея), в то время как при пищевых отравлениях реактивный артрит одинаково часто встречается у мужчин и у женщин.
Реактивный артрит не связан с распространением инфекции по организму и её попаданием в сустав. При этом инфекция играет роль только пускового фактора, самого микроба-возбудителя в суставах нет, артрит – это реакция организма на микроб. Предполагают, что воспаление сустава развивается из-за того, что микроорганизмы содержат вещества (антигены), которые похожи на антигены тканей организма. Иммунная система «путает» антигены сустава и микроорганизмов, в результате она атакует и микробы, и сустав. В суставе развивается асептическое воспаление, которое и причиняет проблемы.
Причины реактивного артрита
- инфекции мочеполовой системы
- инфекции желудочно-кишечного тракта.
Чаще всего реактивный артрит связан с микроорганизмами, называемыми хламидиями. Обычно хладимии передаются при половых контактах. Часто инфекция не имеет никаких симптомов, а самые частые симптомы (если они присутствуют) – боли или неприятные ощущения при мочеиспускании и выделения из полового члена или влагалища.
Кроме этого, реактивный артрит могут вызывать бактерии, поражающие желудочно-кишечный тракт: сальмонеллы, шигеллы, иерсинии и кампилобактерии. Симптомами поражения желудочно-кишечного тракта являются нарушение стула (жидкий стул). Инфицирование происходит из-за приёма неправильно приготовленной пищи, при контакте с инфицированными людьми или фекалиями (микроорганизма должен попасть в желудочно-кишечный тракт).
Реактивный артрит развивается далеко не у всех людей после перенесённой инфекции. Причины такой избирательности неясны. Показано, что чаще болезнь развивается у людей, имеющих ген – HLA B 27.
Симптомы реактивного артрита
Проявления реактивного артрита могут быть разнообразными. Как правило за 1-4 недели до появления суставных изменений перенес ОРЗ, кишечное расстройство или было учащенное и болезненное мочеиспускание.
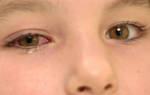
Три классических симптома реактивного артрита: воспаление суставов (артрит – боли в суставах, их покраснение, отёк, суставы горячие, подвижность ограничены), воспаление глаз (конъюнктивит – покраснение глаз, чувство жжения в глазах, слезотечение) и воспаление мочевыводящих путей (уретрит – боль, жжение или рези при мочеиспускании; простатит – боли или неприятные ощущения в промежности, неприятные ощущения при мочеиспускании и при дефекации, во время которой могут отмечаться незначительные выделения из мочеиспускательного канала, цистит – частое мочеиспускание, непреодолимые позывы и ощущение жжения или болезненность в нижней части живота во время мочеиспускания, частое мочеиспускание ночью).
Артрит начинается остро, повышается температура, ухудшается общее самочувуствие. Обычно воспаляются при реактивном артрите: коленные, голеностопные суставы, мелкие суставы стоп, частно пациенты отмечают боль в пятках. Вовлеченные в процесс суставы обычно поражаются асимметрично, то есть, одна или другая сторона тела поражается больше. Воспаление ведет к скованности (затруднение движений в суставах после сна), болезненности, отечности, теплоте и покраснению вовлеченных суставов. Для реактивных артритов характерно «осевое» поражение суставов кистей и стоп (что придает пальцам внешний вид «сосисек»). Артрит чаще начинается с одного сустава, и далее в течение 1-2 недель патологический процесс распространяется на другие суставы. Суставы припухают. Боли очень сильные, ограничивается функция суставов. Часто отмечаются боли в позвоночнике.
Кроме того, на коже ладоней рук и/или подошв ног могут образовываться крошечные, заполненные жидкостью пузырьки, которые иногда наполняются кровью. Пораженная кожа может шелушиться и напоминать псориаз.
В ротовой полости могут образоваться изъязвления на твердом, мягком небе, языке. Они могут быть не замечены пациентом, так как часто безболезненны.
В большинстве случаев симптомы конъюнктивита и уретрита выражены очень слабо и воспалены лишь 1-2 сустава. У некоторых пациентов, однако, реактивным артрит может быть острым и тяжёлым, ограничивать их физическую активность.
Диагностические признаки:
- развитие заболевания у лиц молодого возраста (до 30-40 лет), преимущественно мужчин
- хронологическая связь с урогенитальной или кишечной инфекцией (во время или спустя 2-6 нед)
- негнойный артрит с выраженной асимметрией и предпочтительной локализацией в суставах нижних конечностей с частым вовлечением в процесс сухожильно-связочного аппарата и бурс (ахиллобурсит, подпяточный бурсит и т. д.)
- внесуставные проявления (поражение кожи, ротовой полости, половых органов)
- серонегативность (отсутствие в сыворотке крови ревматоидного фактора);
- частая ассоциация артрита с наличием у больных антигена НLА-В27;
- частое вовлечение в воспалительный процесс крестцово-подвздошных сочленений и позвоночника;
- выявление бактериологическими, серологическими и иммунологическими методами микроорганизмов, ответственных за развитие реактивного артрита или их антигенов.
Лечение реактивного артрита должно быть индивидуальным и в условиях стационара, так как развитие его может быть связано с различными инфекциями. Целью терапии является устранение инфекции, излечение или устранение прогрессирования болезни.
Если сохраняются признаки активной инфекции, то оправдано назначение антибиотиков (выбор антибактериальных средств определяется возбудителем инфекции), чтобы устранить бактерии и убрать первопричину воспаления.
Нестероидные противовоспалительные препараты уменьшают боль и воспаление суставов.
При тяжёлом воспалении суставов иногда выполняют инъекции глюкокортикостероидов непосредственно в воспаленный сустав.
При высокой активности заболевания, резистентности к терапии нестероидными противовоспалительными препаратами с целью предотвращения хронизации артрита оправдано назначение «болезнь-модифицирующих»
- сульфасалазин
- метотрексат
Во время активного воспаления сустав следует избегать нагрузок. Однако после купирования воспаления рекомендовано постепенное восстановление физической активности.
Прогноз
В большинстве случаев прогноз реактивного артрита благоприятен, полное выздоровление в течение 6-12 месяцев наблюдается у 80 % пациентов. Лишь у небольшого процента пациентов симптомы могут вернуться или состояние может носить хронический характер.
Поражения глаз при ревматоидном артрите: как болезнь влияет на зрение?
Ревматоидный артрит – это системное заболевание, поражающее соединительную ткань. Патология начинается с воспаления суставов, но со временем переходит на внутренние органы. Достаточно часто отмечается поражение глаз при ревматоидном артрите. Это опасное осложнение, которое может привести к потере зрения.
Осложнения на глаза при артрите
При артрите поражение глаз может возникать в юном возрасте
С поражением глаз при ревматоидном артрите можно столкнуться на любой стадии развития заболевания. Ухудшение зрения может возникать уже при первом эпизоде воспаления суставов.
Артрит и глаза связаны, так как аутоиммунное заболевание влияет на работу всего организма в целом. При артрите поражение глаз может возникать в юном возрасте, что опасно ранней потерей зрения и развития инвалидности.
Сухой кератит
Сухим кератитом называется нарушение выработки слезной жидкости. Из-за этого возникает так называемый синдром сухого глаза. Патология развивается достаточно часто. Характерные симптомы:
- сухость глаз;
- покраснение роговицы;
- ощущение соринки в глазу;
- ухудшение четкости зрения.
В лечении этой патологии практикуется комплексный подход. В первую очередь назначаются увлажняющие капли и витамины для глаз. Дополнительно могут быть назначены общеукрепляющие витаминные препараты и специальная диета.
Увеит
При увеите поражаются сосуды органа зрения
Еще одно осложнение, которое дает ревматоидный артрит на глаза – это увеит. Данное воспалительное заболевание поражает сосудистую оболочку глаза, которая расположена между склерой и сетчаткой.
Увеит вызывает преимущественно юношеский или ювенильный ревматоидный артрит с поражением глаз. Болезнь характеризуется следующей симптоматикой:
- дискомфорт в глазах;
- чувство жжения;
- покраснение склер;
- светобоязнь;
- ухудшение зрения.
В терапии применяют препараты из группы кортикостероидов и антибиотиков, так как воспалительный процесс нередко отягощается присоединением инфекции.
Катаракта
У больных ревматизмом артрит и глаза тесно связаны, особенно в старшем возрасте, когда на фоне ревматоидного заболевания существует риск развития катаракты. Это заболевание характеризуется помутнением хрусталика глаза и опасно слепотой.
Симптомами заболевания является ослабление зрения и частичная слепота в ночное время суток. Медикаментозное лечение катаракты эффективно лишь на начальных стадиях развития болезни. При помутнении хрусталика необходима операция по его замене, иначе зрение будет безвозвратно потеряно.
Глаукома
Артрит может оказывать негативное влияние на глаза, одна из наиболее опасных болезней, возникающих как осложнение артрита – это глаукома. Патология связана с повышением внутриглазного давления. В результате нарушается питание сетчатки и поражается зрительный нерв.
Опасность патологи заключается в отсутствии специфических симптомах на ранних стадиях развития. При глаукоме чувствует боль и давление в глазах, затем появляются слепые пятна, а со временем начинается быстропрогрессирующая слепота.
Лечение болезни на ранних стадиях осуществляется с помощью сосудорасширяющих офтальмологических капель, которые снижают глазное давление. При прогрессирующей глаукоме практикуется хирургическое лечение.
Окклюзия сосудов сетчатки
Еще одно опасное осложнение – это окклюзия сосудов сетчатки глаза. Патология характеризуется блокированием сосудов и внезапным прекращением кровоснабжения сетчатки. Симптомы этого нарушения проявляются спонтанной слепотой, которая достаточно быстро проходит.
Медикаментозного лечения этого осложнения нет, для нормализации кровоснабжение применяется хирургическое лечение.
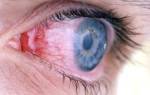
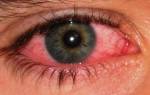
Воспаление конъюнктивы
При инфекционных артритах часто развивается воспаление конъюнктивы глаза. Конъюнктивит достаточно часто возникает у детей на фоне реактивного артрита. Это заболевание является частью синдрома Рейно, развивающегося при тяжелых формах артрита.
Конъюнктивит характеризуется следующими симптомами:
- покраснение глаз;
- зуд и жжение в глазах;
- наличие гнойного отделяемого;
- закисание глаз.
Для лечения используют антибактериальные глазные капли. Если конъюнктивит часто рецидивирует, офтальмолог может подобрать витаминные капли для глаз, повышающие местный иммунитет.
Диагностика
Диагноз ставится на основании осмотра офтальмологом и сбора анамнеза. Дополнительно назначается исследование сосудов глаз и измерение глазного давления. Как правило, диагноз ставится без каких-либо трудностей, терапия подбирается достаточно просто.
Медикаментозное лечение
Антигистаминные средства могут назначаться для устранения сухости и раздражения глаз
При поражении глаз на фоне артрита могут применяться следующие препараты:
- кортикостероиды;
- антигистаминные средства;
- витаминные капли;
- антибактериальные препараты.
Кортикостероиды в каплях применяются при сильном воспалительном процессе. Наиболее распространенные офтальмологические препараты – это капли Софрадекс, Нормакс, Дексаметазон. Эти препараты применяют коротким курсом, из-за риска развития побочных эффектов.
Антигистаминные средства могут назначаться для устранения сухости и раздражения глаз. Наиболее распространенные препараты этой группы – капли Аллергодил, Кромогексал, Алломид. Они также применяются при неинфекционном конъюнктивите.
Витаминные капли назначаются при прогрессирующей катаракте. В терапии этого заболевания используют препараты Квинакс и Катахром. Эти капли уменьшают скорость прогрессирования болезни и позволяют отсрочить проведение операции по замене хрусталика.
Антибактериальные препараты применяют в терапии конъюнктивита. Для устранения бактериального воспаления назначают препараты Флоксал, Окомистин, Норфлоксацин.
При глаукоме необходимо использовать средства, которые снижают глазное давление. По назначению врача может применяться препарат Арутимол или Глаупрост.
Хирургическое лечение
Хирургическое лечение – единственно эффективный метод при некоторых поражениях глаз
Оперативные методы лечения применяются при глаукоме, катаракте и нарушении кровоснабжения сетчатки. При глаукоме операция направлена на снижение глазного давления посредством расслабления сосудов. В терапии катаракты практикуется полная замена хрусталика.
Увлажнить глаза при синдроме сухого глаза поможет сок алоэ. Его закапывают в каждый глаз, предварительно смешав с чистой водой в пропорциях 1 к 5.
Прогноз
При своевременной диагностике осложнений на глаза при артрите, прогноз на выздоровление, как правило, благоприятный. Медикаментозная терапия позволяет остановить прогрессирование заболевания, а хирургическое лечение эффективно восстанавливает зрение. Особую опасность представляет глаукома. В запущенных формах болезнь не лечится даже посредством операции, и может приводить к полной утрате зрения.
Чтобы не допустить развития осложнений на глаза при артрите, необходимо соблюдать рекомендации врача и не запускать болезнь.
Реактивные артриты
Реактивные артриты – асептическое воспаление, поражающее суставы, одновременно или вслед за перенесенной внесуставной инфекцией (носоглоточной, кишечной, урогенитальной). Реактивные артриты характеризуются асимметричным поражением суставов, сухожилий, слизистых оболочек (конъюнктивит, уевит, эрозии в полости рта, уретрит, цервицит, баланит), кожи (кератодермия), ногтей, лимфоузлов, системными реакциями. Диагностика реактивных артритов основывается на достоверных клинических признаках, подтвержденных лабораторно. Лечение направлено на устранение инфекции и ликвидацию воспаления. Реактивный артрит имеет прогностически благоприятное течение, возможно полное выздоровление.
Общие сведения
Наиболее частой причиной реактивного артрита является урогенитльная или кишечная инфекция. Однако манифестация реактивного артрита напрямую не связана с попаданием инфекции в сустав, а вторичное воспаление суставов развивается не у всех пациентов, перенесших инфекционное заболевание.
Подобная избирательность, с точки зрения иммуногенетической теории, объясняется предрасположенностью к реактивному артриту лиц с гиперреакцией иммунной системы на микробных агентов, циркулирующих в крови и персистирующих в суставной жидкости и тканях. Вследствие микробной мимикрии – сходства антигенов инфекционного возбудителя и суставных тканей – иммунный гиперответ обращен не только на микроорганизмы, но и на аутоткани сустава. В результате сложных иммунохимических процессов в суставах развивается асептическое (негнойное) реактивное воспаление.
Классификация реактивных артритов
С учетом этиологической обусловленности выделяют следующие группы реактивных артритов:
- постэнтероколитические, обусловленные возбудителями кишечных инфекций – иерсинией, сальмонеллой, дизентерийной палочкой, кампилобактерией, клостридией;
- урогенитальные, развившиеся вследствие перенесенных хламидийной, уреаплазменной и др. инфекций.
Симптомы реактивных артритов
Классическая триада признаков реактивного артрита включает развитие конъюнктивита, уретрита и собственно артрита. Симптоматика реактивного артрита обычно появляется спустя 2-4 недели после клиники венерической или кишечной инфекции. Вначале развивается уретрит, характеризующийся учащенным мочеиспусканием с болями и жжением. Следом появляются признаки конъюнктивита — слезотечение, покраснение и рези в глазах. В типичных случаях признаки уретрита и конъюнктивита выражены слабо.
Последним манифестирует артрит, проявляющийся артралгиями, отеком, локальной гипертермией, покраснением кожи суставов. Начало артрита острое с субфебрилитетом, ухудшением самочувствия, вовлечением 1-2-х суставов нижних конечностей (межфаланговых, плюснефаланговых, голеностопных, пяточных, коленных), реже – суставов рук. Ввиду выраженного отека и болей страдают функции суставов, нередко отмечаются вертебралгии.
Симптоматика реактивного артрита сохраняется в течение 3-12 месяцев, затем происходит полное обратное развитие клиники. Опасность реактивного артрита заключается в высокой вероятности рецидивирования и хронизации воспаления с постепенным поражением все большего количества суставов. К типичным формам реактивного артрита относится болезнь Рейтера, сочетающая, воспалительные изменения суставов, глаз и мочеполовых путей.
В связи с перенесенным реактивным артритом у части пациентов (около 12%) развивается деформация стоп. Тяжелые формы воспаления могут вызывать деструкцию и неподвижность (анкилоз) сустава. Рецидивирующий или нелеченный увеит способствует стремительному развитию катаракты.
Диагностика реактивных артритов
Изменения в периферической крови при реактивном артрите проявляются повышением скорости оседания эритроцитов; в венозной крови обнаруживается рост С-реактивного белка на фоне отрицательных тестов ревматоидного фактора (РФ) и антинуклеарного фактора (АНФ). Специфическим маркером, свидетельствующим о наличии реактивного артрита, является обнаружение антигена HLA 27. Для дифференциальной диагностики реактивного артрита от артритов ревматического происхождения необходима консультация ревматолога. В зависимости от инфекции, вызвавшей реактивный артрит, пациент направляется для обследования к урологу или венерологу.
ПЦР-исследование биологического материала (крови, мазка из половых путей, кала) позволяет предположить вероятного возбудителя инфекции и причину реактивного артрита. При этом в посеве суставной жидкости возбудители отсутствуют, что позволяет дифференцировать диагноз с бактериальным артритом. При реактивном артрите рентгенография суставов не имеет решающего диагностического значения, однако нередко выявляет наличие пяточных шпор, паравертебральной оссификации, периостита костей стоп. Проведение пункции сустава или артроскопии обычно не требуется.
Лечение реактивных артритов
Основным принципом терапии реактивного артрита является устранение первичного инфекционного очага в урогенитальном или кишечном тракте. Назначается этиологически обоснованная противомикробная терапия в оптимальных дозировках сроком не менее 4-х недель. При реактивном артрите, обусловленном хламидийной инфекцией, используются препараты групп макролидов, тетрациклинов, фторхинолонов. Одномоментному лечению подлежат половые партнеры даже при отрицательных анализах на хламидиоз. В случае отсутствия динамики после проведенного антибактериального курса повторно назначают препараты другой группы.
Для ликвидации воспалительной реакции в суставах проводится лечение НПВС; при тяжелом течении артрита – кортикостероидами (преднизолоном), как системно, так и с помощью внутрисуставных и периартикулярных инъекций. Введение кортикостероидов в область крестцово-подвздошных суставов осуществляется под контролем КТ. Затяжное течение реактивного артрита может потребовать назначения противовоспалительной терапии базисными препаратами – сульфасалазином, метотрексатом.
С помощью препаратов-ингибиторов ФНО (этанерцепта, инфликсимаба) поддаются лечению даже резистентные к терапии формы болезни, купируются признаки артрита, спондилита, острого увеита. Введение стволовых клеток при реактивном артрите помогает восстановить структуру поврежденного хряща, нормализовать метаболизм, ликвидировать воспаление в суставе.
При образовании воспалительного выпота производят его эвакуацию из полости сустава. Локально используются противовоспалительные кремы, мази, гели, аппликации димексида. Из методов физиотерапии при реактивном артрите предпочтение отдается фонофорезу гидрокортизона, синусоидально-модулирующим токам (СМТ), криотерапии, ЛФК. После купирования острой степени воспаления назначаются процедуры, направленные на восстановление функций суставов – лечебные ванны (с солями Мертвого моря, сероводородные, сернистоводородные), грязелечение.
Прогноз и профилактика реактивных артритов
Отдаленный прогноз реактивного артрита вариабелен. У 35% пациентов воспалительные признаки исчезают в течение полугода, и в последующем болезнь не возобновляется. У такого же количества пациентов отмечаются рецидивы с явлениями артрита, энтерита, системными реакциями. В 25% случаев течение артрита приобретает первично хронический характер с тенденцией к незначительному прогрессированию. Еще у 5% больных наблюдается тяжелая форма реактивного артрита, приводящая со временем к деструктивным и анкилозирующим изменениям суставов и позвоночника.
Основной мерой предупреждения реактивного воспаления суставов является профилактика первичных кишечных (сальмонеллеза, иерсиниоза, кампилобактериоза, дизентерии) и мочеполовых (хламидиоза) инфекций.
Реактивный артрит
Реактивный артрит – воспалительное негнойные заболевание суставов, которое развивается одновременно или после инфекции (не в суставе, а в другом участке тела). Инфекция, вызывающая развитие реактивного артрита, обычно поражает носоглотку, мочевыводящие пути и половые органы, желудочно-кишечного тракт. Обычно артрит развивается через 2-4 недель после возникновения инфекции.
Чаще всего болезнь поражает людей в возрасте от 20 до 40 лет. Мужчины в девять раз чаще женщин заболевают реактивным артритом, связанным с инфекциями, передающимися половым путем (хламидиоз или гонорея), в то время как при пищевых отравлениях реактивный артрит одинаково часто встречается у мужчин и у женщин.
Реактивный артрит не связан с распространением инфекции по организму и её попаданием в сустав. При этом инфекция играет роль только пускового фактора, самого микроба-возбудителя в суставах нет, артрит – это реакция организма на микроб. Предполагают, что воспаление сустава развивается из-за того, что микроорганизмы содержат вещества (антигены), которые похожи на антигены тканей организма. Иммунная система «путает» антигены сустава и микроорганизмов, в результате она атакует и микробы, и сустав. В суставе развивается асептическое воспаление, которое и причиняет проблемы.
Причины реактивного артрита
- инфекции мочеполовой системы
- инфекции желудочно-кишечного тракта.
Чаще всего реактивный артрит связан с микроорганизмами, называемыми хламидиями. Обычно хладимии передаются при половых контактах. Часто инфекция не имеет никаких симптомов, а самые частые симптомы (если они присутствуют) – боли или неприятные ощущения при мочеиспускании и выделения из полового члена или влагалища.
Кроме этого, реактивный артрит могут вызывать бактерии, поражающие желудочно-кишечный тракт: сальмонеллы, шигеллы, иерсинии и кампилобактерии. Симптомами поражения желудочно-кишечного тракта являются нарушение стула (жидкий стул). Инфицирование происходит из-за приёма неправильно приготовленной пищи, при контакте с инфицированными людьми или фекалиями (микроорганизма должен попасть в желудочно-кишечный тракт).
Реактивный артрит развивается далеко не у всех людей после перенесённой инфекции. Причины такой избирательности неясны. Показано, что чаще болезнь развивается у людей, имеющих ген – HLA B 27.
Симптомы реактивного артрита
Проявления реактивного артрита могут быть разнообразными. Как правило за 1-4 недели до появления суставных изменений перенес ОРЗ, кишечное расстройство или было учащенное и болезненное мочеиспускание.
Три классических симптома реактивного артрита: воспаление суставов (артрит – боли в суставах, их покраснение, отёк, суставы горячие, подвижность ограничены), воспаление глаз (конъюнктивит – покраснение глаз, чувство жжения в глазах, слезотечение) и воспаление мочевыводящих путей (уретрит – боль, жжение или рези при мочеиспускании; простатит – боли или неприятные ощущения в промежности, неприятные ощущения при мочеиспускании и при дефекации, во время которой могут отмечаться незначительные выделения из мочеиспускательного канала, цистит – частое мочеиспускание, непреодолимые позывы и ощущение жжения или болезненность в нижней части живота во время мочеиспускания, частое мочеиспускание ночью).
Артрит начинается остро, повышается температура, ухудшается общее самочувуствие. Обычно воспаляются при реактивном артрите: коленные, голеностопные суставы, мелкие суставы стоп, частно пациенты отмечают боль в пятках. Вовлеченные в процесс суставы обычно поражаются асимметрично, то есть, одна или другая сторона тела поражается больше. Воспаление ведет к скованности (затруднение движений в суставах после сна), болезненности, отечности, теплоте и покраснению вовлеченных суставов. Для реактивных артритов характерно «осевое» поражение суставов кистей и стоп (что придает пальцам внешний вид «сосисек»). Артрит чаще начинается с одного сустава, и далее в течение 1-2 недель патологический процесс распространяется на другие суставы. Суставы припухают. Боли очень сильные, ограничивается функция суставов. Часто отмечаются боли в позвоночнике.
Кроме того, на коже ладоней рук и/или подошв ног могут образовываться крошечные, заполненные жидкостью пузырьки, которые иногда наполняются кровью. Пораженная кожа может шелушиться и напоминать псориаз.
В ротовой полости могут образоваться изъязвления на твердом, мягком небе, языке. Они могут быть не замечены пациентом, так как часто безболезненны.
В большинстве случаев симптомы конъюнктивита и уретрита выражены очень слабо и воспалены лишь 1-2 сустава. У некоторых пациентов, однако, реактивным артрит может быть острым и тяжёлым, ограничивать их физическую активность.
Диагностические признаки:
- развитие заболевания у лиц молодого возраста (до 30-40 лет), преимущественно мужчин
- хронологическая связь с урогенитальной или кишечной инфекцией (во время или спустя 2-6 нед)
- негнойный артрит с выраженной асимметрией и предпочтительной локализацией в суставах нижних конечностей с частым вовлечением в процесс сухожильно-связочного аппарата и бурс (ахиллобурсит, подпяточный бурсит и т. д.)
- внесуставные проявления (поражение кожи, ротовой полости, половых органов)
- серонегативность (отсутствие в сыворотке крови ревматоидного фактора);
- частая ассоциация артрита с наличием у больных антигена НLА-В27;
- частое вовлечение в воспалительный процесс крестцово-подвздошных сочленений и позвоночника;
- выявление бактериологическими, серологическими и иммунологическими методами микроорганизмов, ответственных за развитие реактивного артрита или их антигенов.
Лечение реактивного артрита должно быть индивидуальным и в условиях стационара, так как развитие его может быть связано с различными инфекциями. Целью терапии является устранение инфекции, излечение или устранение прогрессирования болезни.
Если сохраняются признаки активной инфекции, то оправдано назначение антибиотиков (выбор антибактериальных средств определяется возбудителем инфекции), чтобы устранить бактерии и убрать первопричину воспаления.
Нестероидные противовоспалительные препараты уменьшают боль и воспаление суставов.
При тяжёлом воспалении суставов иногда выполняют инъекции глюкокортикостероидов непосредственно в воспаленный сустав.
При высокой активности заболевания, резистентности к терапии нестероидными противовоспалительными препаратами с целью предотвращения хронизации артрита оправдано назначение «болезнь-модифицирующих»
- сульфасалазин
- метотрексат
Во время активного воспаления сустав следует избегать нагрузок. Однако после купирования воспаления рекомендовано постепенное восстановление физической активности.
Прогноз
В большинстве случаев прогноз реактивного артрита благоприятен, полное выздоровление в течение 6-12 месяцев наблюдается у 80 % пациентов. Лишь у небольшого процента пациентов симптомы могут вернуться или состояние может носить хронический характер.
Боль в суставах
Актуальность реактивного артрита
Свыше 85% больных реактивным артритом являются носителями НLА-В27 антигена.
Понятие «реактивный артрит» иногда используют для определения артритов, развитие которых связано со стрептококковой, бореллиозной, бруцеллезной, вирусной и другими видами инфекций. Однако в данных случаях нет связи с НLА-В27 в связи с чем эти состояния, согласно современной классификации, не относятся к реактивным артритам.
Различают постэнтероколитический (после перенесенной кишечной инфекции) и урогенетальный (передающийся половым путем) реактивный артрит.
Постэнтероколитический реактивный артрит встречаются с частотой приблизительно 5 случаев на 100000 населения. Урогенное поражение суставов по эпидемиологическим данным встречаются примерно с такой же частотой – 4,5 случаев на 100000 населения. В одних странах преобладают урогенные артриты, в других – постэнтороколитические.
По наблюдениям Института ревматологии Российской академии медицинских наук, в России преобладают случаи урогенных поражений суставов как среди амбулаторных, так и стационарных больных ( в Москве их доля в стационарах составляет 55-65% от всех реактивных артритов).
Этиология реактивного артрита
В отличие от большинства других артритов при реактивных артритах существует связь с внешним провоцирующим фактором, известны генетические маркеры и хорошо изучены иммунные механизмы.
Реактивные артриты разделяются на две группы: постэнтероколитические и урогенитальные.
Постэнтероколитический реактивный артрит
Среди кишечных инфекций, способных вызвать вторичное поражение суставов, следует выделить иерсинии (20-30% случаев), сальмонеллы (2-8%), дизентерию (1-2%) и др.
Достаточно часто (25-30%) инфекционный возбудитель определить не удается. Данный вид артрита развивается преимущественно у молодых людей ( до 35-40 лет), с одинаковой частотой у мужчин и женщин.
Урогенные реактивный артрит (болезнь Рейтера).
Основным возбудителем этого артрита является хламидия, которая выявляется у 50-90% больных, а также микоплазмы и уреаплазмы.
Хламидиоз является наиболее распространенной формой инфекции, передаваемой половым путем, и встречается в 2-6 раз чаще гонореи. У мужчин она является причиной 60% случаев негонококового уретрита и простатита, которые приобретают хроническое, рецидивирующее течение.
У женщин хламидиоз приводит к цервициту, сальпингиту, аднекситу, и является часто причиной трубного бесплодия.
Урогенный артрит в основном встречается у молодых мужчин (до 35-40 лет), но, учитывая возможность хронической хламидийной инфекции, поражение суставов иногда развивается и в более позднем возрасте. У мужчин урогенные артриты встречаются в 20 раз чаще, чем у женщин. Хотя женщины являются носителями хламидий, убедительного объяснения сравнительно редкого развития у них урогенетальных артритов нет.
Следует отметить, что за последние 20 лет произошли существенные изменения в составе микроорганизмов, провоцирующих реактивный артрит. Так, в отдельных случаях частота поражения суставов хламидией осталась постоянной, в то время как частота возникновения артритов, связанных с иерсиниозами, снизилась в соответствии со снижением частоты возникновения кишечных инфекций в целом.
Классификация реактивного артрита
Реактивные артриты подразделяются:
- Постэнтероколитические (после кишечной инфекции);
- Урогенитальные (после инфекции, передаваемых половым путем);.
По течению:
- острые (длительность первичной суставной атаки до 2мес.)
- затяжные (до 1 года);
- хронические (свыше 1 года);
- рецидивирующие (при развитии суставной атаки после ремиссии заболевания длительностью не менее 6 мес).
Клиника реактивного артрита
Ведущим в клинической картине реактивного артрита является боль в области суставов ног, рук.
Развитие постэнтероколитических реактивных артритов связано, как правило, со вспышками кишечных инфекций. Проявления острой кишечной инфекции продолжаются не более 1-2 недель и могут закончиться самостоятельно без применения антибиотиков. Боль в суставах появляется через 1-3 недели после кишечных проявлений и крайне редко одновременно с ними.
Начало острое, с типичной локализацией в суставах нижних конечностей, но в процесс могут вовлекаться мелкие суставы кистей, лучезапястные и локтевые суставы.
Нередко развивается конъюнктивит, кожные изменения по типу узловатой эритемы, тендовагиниты и бурситы. В большинстве случаев наблюдается полное обратное развитие артрита, но иногда суставные боли приобретают черты хронического реактивного артрита.
Иерсиниозный артрит наиболее распространенный вариант постэнтероколитического реактивного артрита в ревматологических стационарах нашей страны.
Вспышки инфекции возникают в коллективах, находящихся в неблагоприятных санитарно-гигиенических условиях ( временные трудовые и военные лагеря, студенческие отряды, туристические группы и др.), особенно связанных со сменой мест постоянного проживания. Пик заболеваемости приходится на начало осеннего периода.
Многие больные не придают значения кишечному расстройству, не обращаются к врачу и не принимают никаких лекарств. Иногда поражение кишечника проявляется только болями в животе.
Боли в суставах возникают остро через 1-2 недели после кишечных расстройств, а иногда одновременно с колитом и крайне редко за 1-2 дня до него. Типичны боли в области крупных и средних суставов ног и суставов отдельных пальцев, но могут вовлекаться и руки.
Длительность боли в суставах варьирует от 2 недель до 1,5 лет ( в среднем составляет 4,5 месяца).
У большинства больных происходит полное обратное развитие артрита, но часто длительно сохраняются боли в суставах. Рецидивы редки и, вероятно, обусловлены повторным инфицированием. Хронический артрит встречается примерно у 30% больных.
Из внесуставных проявлений могут быть эписклерит, коньюктивит, ирит, узловатая эритема, миокардит, перикардит, синдром Рейтера. В остром периоде наблюдается лихорадка (38-39 С), лейкоцитоз со сдвигом формулы влево, увеличение СОЭ.
Боли в суставах характеризуются вовлечением в процесс крупных суставов ног — коленных и голеностопных. При прогрессировании воспалительного процесса возможно множественное поражение суставов с их последовательным вовлечением в патологический процесс снизу вверх («лестничный» тип поражения).
Наряду с суставами поражаются связки, сухожилия, слизистые сумки и фасции. Наиболее часто встречается подпяточный бурсит, подошвенный фасциит, ахиллобурсит и связанные с ними боли в пяточной области с изменением походки. Из-за поражения суставов предплюсны и связочного аппарата стоп со временем формируется «плоская» стопа.
При развивающемся периостите возникает боль надкостницы околосуставной области.
Наиболее частыми внесуставными проявлениями реактивного артрита являются повышение температуры, увеличение лимфоузлов, снижение массы тела, гипотрофия мышц, снижение гемоглобина.
Диагностика реактивного артрита
Для диагностики реактивного артрита важное значение имеет правильно собранный анамнез и использование лабораторных и инструментальных методов исследования.
Программа лабораторной диагностики включает исследование периферической крови и мочи, синовиальной жидкости, мазков из уретры, цервикального канала, коньюнктив, кала с целью идентификации возбудителя.
Используются также бактериологические, серологические и иммуноферментные методы исследования, ПЦР — диагностика.
Диагностика иерсиниозного реактивного артрита.
Для подтверждения диагноза важно получить копрокультуру (посев кала) иерсинии, что, однако, удается не всегда.
Диагностическое значение имеет повышение титра иерсинеозных антител до 1:200 и более.
Серологические показатели следует определять в динамике: снижение титров антител считают благоприятным показателем, а их нарастание свидетельствует о незавершенности инфекции и продолжении антигенной стимуляции, обусловливающей тенденцию к хронизации процесса поражения суставов.
Диагностика урогенного реактивного артрита.
Для подтверждения диагноза исследуют соскобы мочеиспускательного канала или шейки матки.
Лечение реактивного артрита
Основу терапии реактивных артритов составляют антибиотики, нестероидные противовоспалительные препараты, глюкокортикостероиды.
Эффективна иммуномодулирующая терапия под контролем иммунограммы.
Прогноз
В основном прогноз при реактивном артрите благоприятен по сравнению с другими нозологическими формами, такими как ревматоидный артрит. Вместе с тем у значительного числа пациентов (в 15-70% случаев) отмечаются один или большее количество рецидивов, протекающих с суставным синдромом, поражением глаз, кожи и слизистых оболочек, уретритом.