Хронический ангулярный диплобациллярный конъюнктивит моракса
Ангулярный конъюнктивит
Ангулярный конъюнктивит – это воспаление слизистой оболочки глаза (конъюнктивы), которое вызывается патогенными бактериями и локализуется в углах глазной щели. Заболевание чаще всего носит хронический характер, с периодическими обострениями. Переболев однажды этим видом конъюнктивита в острой форме, у человека не формируется специфический иммунитет, поэтому повторные эпизоды болезни не исключены. При своевременной диагностике и правильно подобранном лечении, заболевание быстро проходит. Но в то же время поздно выявленные формы патологии (особенно после попыток самолечения) могут иметь затяжное течение и годами беспокоить больного.
Причины возникновения
Ангулярный конъюнктивит развивается из-за размножения на слизистой оболочке глаза болезнетворных бактерий – палочек Моракса-Аксенфельда. В норме слезная жидкость, которую постоянно вырабатывает конъюнктива, содержит антимикробные компоненты, за счет чего попадающая на нее патогенная флора обеззараживается и не провоцирует воспаление. Но при упадке иммунитета и действии других неблагоприятных факторов, болезнетворные микробы могут вызывать развитие местного патологического процесса.
Заражение этим конъюнктивитом возможно в таких случаях:
- при совместном использовании полотенец или косметики для лица, на которых присутствуют болезнетворные микробы;
- при посещении бассейна и сауны;
- в косметологическом кабинете через поверхность плохо простерилизованных инструментов;
- при механических повреждениях и травмах глаза;
- при умывании лица загрязненной водой.
Дополнительными провоцирующими факторами являются переохлаждение организма, недавно перенесенные инфекционные заболевания, респираторные болезни и пожилой возраст. Палочки Моракса-Аксенфельда могут переноситься из одного очага заболевания в другой (например, в случаях, когда при чихании и кашле жидкие выделения попадают в глаза). Особенность этих бактерий в том, что они способны вызывать воспаление только в области конъюнктив, а для других слизистых оболочек тела человека они относительно безопасны.
Симптомы
Инкубационный период заболевания может составлять до 4 суток с момента попадания болезнетворной микрофлоры на конъюнктив. Вначале человека может беспокоить легкая болезненность при моргании и зуд в глазах, которые со временем усиливаются. Характерные признаки ангулярного конъюнктивита:
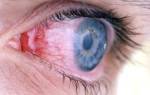
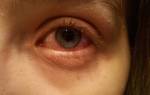
- жжение и резь в глазах;
- покраснение и рыхлость слизистой оболочки;
- зуд и боль в области внешних или внутренних уголков глазной щели;
- ощущение инородного тела в глазу;
- покраснение и растрескивание кожи век;
- слизистые выделения густой консистенции в небольшом количестве.
Помимо этого при осмотре офтальмолог может заметить отечность конъюнктивы и век, а также покраснение и нарушение целостности кожи в области углов глаза. Из-за того, что на слизистой оболочке могут образовываться воскообразные корочки, иногда пациенты жалуются на снижение остроты зрения. Как правило, это временное явление, которое самостоятельно проходит после выздоровления. При установке данного диагноза необходимо проводить сравнение с другими формами конъюнктивитов, так как лечение разных видов этой болезни может существенно отличаться.
Симптомы заболевания могут быть смазаны, иногда они не доставляют больному значительного дискомфорта. Небольшое покраснение глаз в конце рабочего дня можно легко принять за обычную усталость, а скудным выделениям не придать особого значения. В таком случае болезнь переходит в вялотекущую хроническую форму, которая обычно грозит длительным и непростым лечением. Именно поэтому при появлении любых странных симптомов необходимо обращаться за помощью к офтальмологу. Он проведет объективный осмотр, и при необходимости назначит дополнительные диагностические процедуры и лечение.
Как диагностируют заболевание?
Диагностика конъюнктивита начинается с осмотра офтальмолога и сбора анамнеза (то есть фиксирования жалоб пациента). После этого врач, как правило, проводит процедуру биомикроскопии – исследование слизистой оболочки, роговицы, радужки, хрусталика и передней камеры глаза с помощью щелевой лампы. Благодаря использованию этого оптического прибора можно объективно оценить степень поражения разных структур глаза и диагностировать многие патологии.
Для уточнения природы конъюнктивита, в некоторых случаях офтальмолог может порекомендовать такие дополнительные обследования:
- бактериальный посев отделяемой жидкости из больного глаза для определения вида возбудителя и подбора наиболее эффективного антибиотика;
- цитологическое исследование соскоба с конъюнктивы.
Поскольку бактериальный посев готовится довольного долго (около 7–10 дней), обычно врач, исходя из данных осмотра и жалоб пациента, ставит предварительный диагноз и назначает антибиотики широкого спектра действия. Если же симптомы весьма специфичны, больному сразу может быть назначено узконаправленное лечение. Это делается для того, чтобы не терять времени и улучить самочувствие человека как можно скорее. После результатов исследования терапия может быть скорректирована, если в этом есть необходимость.
Лечение
При ангулярном конъюнктивите на область глаз нельзя накладывать марлевые повязки с мазью или лечебными растворами, так как это может привести к кератиту. Кератит – это воспалительный процесс роговицы глаза, который приводит к ее деформации, изъязвлению и помутнению. Это серьезное осложнение конъюнктивита, которое может способствовать попаданию инфекции глубоко внутрь, а в тяжелых случаях кератит приводит к образованию бельма и слепоте.
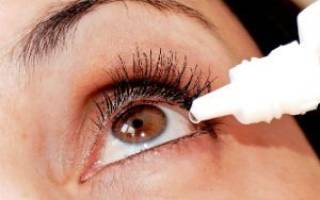
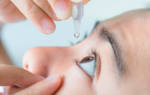
Пациенту могут быть рекомендованы промывание конъюнктивы антисептическими растворами с целью механического вымывания бактерий, очищения слизистой оболочки и угнетения роста оставшейся там патогенной микрофлоры.
Для этого используются такие лекарства:
- раствор нитрофурала;
- слабый раствор калия перманганата;
- цинка сульфат;
- борная кислота.
Сульфат цинка обладает выраженной противомикробной активностью в отношении палочек Моракса-Аксенфельда, поэтому данное лекарство часто рекомендуют использовать не только для промывания, но и для систематического закапывания в глаза. Чтобы снять воспаление, можно применять местные нестероидные противовоспалительные препараты. К ним относятся, например, растворы диклофенака и индометацина. Подбирать оптимальную схему лечения должен только офтальмолог, который укажет кратность проведения процедур и необходимые лекарства.
Часто в комплексе с другими средствами врачи рекомендуют использовать антибиотики (например, гентамицин, тетрациклин, офлоксацин или тобрамицин). Они могут применяться в виде капель или глазной мази. Частоту и длительность использования данных препаратов определяет врач, исходя из симптоматики и общей клинической картины. В период лечения и до полного выздоровления, больному желательно как можно реже касаться глаз (при этом их нельзя тереть), чтобы не разносить инфекцию. У человека должно быть индивидуальное полотенце и предметы гигиены, а перед контактом с другими людьми ему всегда необходимо мыть руки с мылом, чтобы избежать случайного заражения окружающих.
Профилактика
Общие способы профилактики бактериального конъюнктивита – поддержание иммунитета на высоком уровне и соблюдение правил личной гигиены. Умываться нужно только чистой проточной водой, а если касательно ее возникают сомнения, для этой цели лучше использовать кипяченую воду. Полотенце для лица и постельное белье должно быть индивидуальными, к тому же нужно регулярно проводить их замену, чтобы они оставались чистыми.
При простудных заболеваниях нужно особенно тщательно мыть руки после чихания и кашля. Желательно не допускать сильного переохлаждения и перегрева организма, так как оба эти фактора отрицательно влияют на иммунную систему. В осенне-весенний период нужно принимать витаминно-минеральные комплексы для поддержания защитных сил организма на высоком уровне.
Ангулярный конъюнктивит встречается довольно редко, по сравнению с другими видами этого заболевания. Для подбора правильного лечения важно вовремя обратиться за помощью к квалифицированному офтальмологу, который проведет все необходимые диагностические исследования. При антибиотикотерапии нельзя прекращать ее раньше рекомендуемого срока, даже если симптомы конъюнктивита уже прошли. Это может привести к повторению заболевания и развитию множества колоний устойчивых к лекарствам бактерий. Своевременная диагностика, дальнейшая профилактика и соблюдение всех рекомендаций окулиста – это залог скорейшего выздоровления и улучшения самочувствия.
Диплобациллярный конъюнктивит
[toc]Воспалительные заболевания слизистой оболочки глазного яблока представляют собой большую проблему среди населения определенных возрастных категорий. Учитывая особенности объективного и субъективного характера, этот сегмент офтальмологических патологий является наиболее контагиозным и быстро распространяющимся по сравнению с другими эпидемически опасными инфекциями.
Общий информационный обзор
Это связно с тем, что возбудитель заболевания диплобацилла Моракса – Аксенфельда отличается высокой вирулентностью, передается путем бытового контакта. Больные, носители и потенциальные пациенты передают друг другу заболевание при совместном пользовании постельными принадлежностями, салфетками, полотенцам, нательными бельем – майками, футболками, ночными рубашками. Появление первых симптомов пациент ощущает в конце третьих или на четвертые сутки после контакта с больным. Согласно с данными международных здравоохранительных организаций диплобациллярный конъюнктивит как эпидемический фактор в регионах с определенными условиями. Большое значение для возникновения достаточно крупных вспышек бациллярного заноса имеют следующие риски:
- Большая плотность населения.
- Дефицит водных ресурсов, что затрудняет возможность четкого соблюдения санитарных правил быта.
- Низкая культура гигиены населения в личной и общественной сфере.
- Особенности проведения религиозных обрядов в некоторых теологических концепциях. Это омовение в одном источнике, использование тканых предметов в виде святынь для прикладывания к лицу или целования.
- Низкий уровень благосостояния людей в данном регионе, отсутствие финансовой возможности получать квалифицированную медицинскую помощь.
- Слабость просветительской работы государственных медицинских учреждений среди всех слоев населения.
Проявления конъюнктивита данной формы практически никогда диагностируется как единичные случаи. Большинство регистрируемых в мире массовых вспышек заболевания приходятся на районы и области, где присутствуют плохие условия жизни большинства населения. Особо важную роль выполняют природные условия. Климат с резкими перепадами сезонных и суточных температур, повышенной влажности или сухой, с преобладанием ветров и пыльных бурь обычно также занимает значительное место среди характерных признаков зон эпидемического риска. Появление этого вида воспалений конъюнктивы зависит и от аллергических причин. Массовое цветение растений одного вида в значительной мере влияет на усиление патологии.
Общие симптомы
Заболевания глаз, с которыми обращаются пациенты в различных регионах, во многом схожи, а среди диагностированных инфекционных заболеваний сферы офтальмологии почти половину занимают конъюнктивиты. Ангулярный тип отличается достаточно лояльными признаками, не доставляющими сильного дискомфорта человеку. Характерными симптомами этого заболевания является локализация во внутреннем и наружном углу глазной щели, где больной сам наблюдает отделение серозной или гнойной слизи, болезненность за счет появления трещин, отека, и местного раздражения. Течение воспалительного процесса подразделяется на периоды острого и хронического проявления патологии. Ангулярный конъюнктивит протекает в каждом конкретном случае с индивидуальными особенностями, которые зависят от этиологии. Инфекционисты рассматривают следующие формы воспалительного процесса.
- Бактериальный тип. Это неспецифические катаральные, пневмококковые, дифтерийные острые эпидемические, среди которых наиболее часты диплобациллярные, ангулярные, гонококковые конъюнктивиты, в том числе гонококковый блефарит.
- Хламидийный тип. Широко известные виды трахомы и паратрахомы.
- Вирусный тип. Распространенные в холодное время года герпетические, аденовирусные эпидемические кератоконъюнктивиты, контагиозный моллюск, заболевания слизистой на фоне общего заболевания, каким являются перенесение ветряной оспы, кори, краснухи.
- Конъюнктивиты грибкового типа.
- Вирусное заболевание на фоне аллергии и аутоиммунных причин. Самые распространенные весенний катар, сенные поллинозы, лекарственные, воспаления инфекционно-аллергического характера, пемфигус и гиперпапиллярная инфекция конъюнктивы.
- Метастатический тип патологии конъюнктивы.
Лечение и профилактические меры
При первых проявлениях дискомфорта в области глаз в обязательном порядке требуется вмешательство доктора. Он проведет диагностирование, выявит индивидуальные особенности заболевания и назначает курс противовирусной и симптоматической терапии. Возбудитель заболевания, диплобациллаМоракса — Аксенфельда эффективно поддается специфическому действию сульфата цинка, применяемого в виде закапывания раствора 0,25-0,5% или в тяжелых случаях 1% капель от четырех до шести раз в сутки. Хороший результат получают при назначении широко известных глазных капель. Закапывание растворов 1% тетрациклина, 0,25% левомицетина, 2,5% полимиксина, 0,3% ципромеда, софрадекса, макситрола, эубитала, колбиоцина, 0,5% раствора гидрокортизона в течение недели или двух по три раза в день позволяет пациенту быстро ощутить улучшение состояние. Параллельно с этими процедурами на ночь производят закладывание 1% тетрациклиновой мази или 1% эмульсии синтомицина за веко. Курс терапии рекомендовано проводить от четырех до шести недель. Отсутствие воспаления не повод прекращать лечение. Предупреждение появления рецидива или осложнений требуется продолжение профилактического лечения сроком до десяти дней, по убывающей схеме.
Профилактические мероприятия этого заболевания заключаются в простых рекомендациях. В любых условиях максимально соблюдайте личную гигиену, следуйте санитарным нормам, обеспечивайте себе и близким банальные бытовые удобства. При самых незначительных симптомах и резях в глазах посетите медицинское учреждение, где вы получите квалифицированную помощь, лечение и советы по поводу избегания дальнейших рецидивов. Любая патология человеческого организма не терпит самолечения. Глаза в этом случае занимают одно из главных мест, берегите их.
Что такое ангулярный конъюнктивит и как его лечить?
Ангулярный конъюнктивит (от лат. angulus – угол) – это воспалительное заболевание слизистой оболочки глаза, затрагивающее уголки глазных щелей. Составляет 5–7% от всех конъюнктивитов бактериальной природы.
Что это такое?
Развитие ангулярного конъюнктивита провоцирует палочка Моракса-Аксенфельда (Moraxella lacunata). Палочка попадает в глаза контактно-бытовым путем. В норме слезная жидкость содержит противомикробные вещества, которые являются защитным барьером на пути бактерии. Поэтому при хорошем иммунитете этот микроорганизм не вызывает заболевания.
Ангулярный конъюнктивит – обычно это хронический процесс с периодическими обострениями. Поэтому важно поддерживать иммунитет для профилактики рецидивов.
Причины развития ангулярной формы
Заражение патогенной бациллой и развитие ангулярного конъюнктивита происходит при:
- Использовании чужой косметики.
- Использовании чужого полотенца.
- Контакте с болеющим человеком.
- Растирании глаз грязными руками.
- Купании в загрязненных водоемах.
- Через зараженный инструментарий в кабинете косметолога.
Ангулярному конъюнктивиту подвержены люди с ослабленным иммунитетом. Ослабить защитные функции организма может переохлаждение, не так давно перенесенные простудные болезни, пожилой возраст.
Симптомы
Клиническая картина ангулярного конъюнктивита Моракса-Аксенфельда развивается через 4 дня от момента заражения. Поражаются оба глаза. Симптомы:
- Зуд, чувство жжения, рези в глазах.
- Боль при моргании.
- Покраснение, отек конъюнктивы в области углов глаз.
- Слизистые выделения, через 1–3 дня они приобретает гнойный характер. Затем – образование восковидных плотных палочек в уголках глаз.
- Туман, пелена перед глазами, снижение остроты зрения.
- Покраснение век, мацерация (разрыхление) и трещины на коже.
Ангулярный конъюнктивит требует срочного лечения. Если этим пренебречь, то происходит распространение инфекции на роговицу. Возникает кератит. Проявляется появлением болезненных язвочек на роговице. При дальнейшем прогрессировании грозит образованием бельма. Иногда инфекция вызывает воспаление носослезного канала, развивается дакриоцистит.
Диагностика
Для установления диагноза «ангулярный конъюнктивит» необходимо получить лабораторное подтверждение наличия бациллы Моракса-Аксенфельда. Проводят следующие лабораторно-инструментальные исследования:
- Общий анализ крови. Выполняют для оценки общего состояния организма.
- Биомикроскопия. Врач проводит осмотр глаз через щелевую лампу. Позволяет оценить состояние глазного дна.
- Бакпосев выделений из глаз. Показывает наличие патогенных бактерий, чувствительность к антибиотикам. Посев готовится 7–10 дней.
- Цитологическое исследование. Оценивают клеточный и микробный состав соскоба со слизистой оболочки. Результат через 2 часа.
Наиболее точный результат дает бакпосев. Но т. к. он выполняется слишком долго, врач назначает лечение от ангулярного конъюнктивита, не дожидаясь результатов, основываясь на характерной клинической картине и других данных.
Как лечить ангулярный конъюнктивит
Основа лечения ангулярного конъюнктивита – подавить рост и размножение патогенной палочки. Для этого назначают антисептики и антибиотики. С целью снятия воспаления – противовоспалительные средства. Людям с ослабленным иммунитетом, а также при частых рецидивах дополнительно выписывают иммуномодулирующие препараты.
1. Антисептические препараты:
- «Цинка сульфат». Палочка Моракса-Аксенфельда очень чувствительна к действию сульфата цинка, поэтому рекомендуется использовать его в качестве раствора для промывания глаз и закапывать в виде капель 2–3 р/д до излечения.
- Борная кислота. Используется для промывания глаз с целью механического выведения бактерий утром и вечером в течение 1 недели.
- Глазные капли «Окомистин». Препятствуют размножению бактерий. Закапывать 4–6 р/д до выздоровления.
2. Антибактериальные препараты:
- Мазь или капли «Тетрациклин», группа тетрациклинов, антибиотик широкого спектра действия. Закладывать за нижнее веко каждые 2–4 часа. Курс 7–10 дней.
- Антибиотик из группы аминогликозидов «Гентамицин» в виде глазных капель или мази. «Гентамицин» рекомендуется применять 3–4 р/д длительностью 7–10 дней.
- Капли «Тобрекс», группа аминогликозидов. Рекомендуемая дозировка: 1 к. 6 р/д. Курс не более 14 дней.
- Глазные капли «Флоксал», группа фторхинолонов. Является препаратом резерва. Назначают по 1 к. 2–4 р/д – до 2 недель.
3. Противовоспалительные средства:
- «Индоколлир», капли НПВС на основе индометацина. Закапывать по 1 к. 3–4 р/д не более 1 месяца.
- «Диклофенак», капли НПВС на основе диклофенака. Рекомендованная дозировка: 1 к. 3–4 р/д. Длительность терапии 1–2 недели.
4. Дополнительные средства:
- «Стиллавит» – увлажняющие капли. Ускоряют заживление, облегчают дискомфорт в глазах. Рекомендуется по 1 к. 2–3 р/д.
- «Визин» – капли, снимающие покраснение и отечность. Закапывать по 1–2 к. 2–3 р/д.
При одновременном использовании нескольких капель или мазей необходимо выдержать интервал 15–20 минут. С самостоятельным лечением следует быть осторожным.
Подбором препарата, дозировки, длительности терапии занимается врач-офтальмолог. Неправильно подобранное лечение может усугубить состояние, вызвать развитие осложнений: кератит, бельмо, слепота. При проникновении возбудителя в кровь и распространении его по организму может развиться эндокардит – воспаление внутренней оболочки сердца.
Профилактика
Чтобы не заболеть ангулярным конъюнктивитом, нужно соблюдать гигиену и вести здоровый образ жизни. Полезные рекомендации для профилактики заболевания:
- Использование индивидуального полотенца, наволочки.
- Не касаться немытыми руками глаз.
- Не купаться в грязных водоемах.
- Посещать только профессиональные косметические салоны, где строго соблюдаются правила дезинфекции инструментария.
- Использовать только свою косметику для глаз.
Организм после болезни должен окрепнуть и восстановиться, чтобы избежать рецидива. После перенесенного ангулярного конъюнктивита следует избегать переохлаждений, контакта с болеющими людьми, посещения саун и бассейнов.
Делитесь статьей с друзьями и близкими. Рассказывайте о своем опыте в комментариях. Будьте здоровы.
Ангулярный конъюнктивит ( Диплобациллярный конъюнктивит , Конъюнктивит Моракса-Аксенфельда , Уголковый конъюнктивит )
Ангулярный конъюнктивит – это воспаление конъюнктивы глаза, возбудителем которого является диплобацилла Моракса-Аксенфельда. Клиническая картина заболевания включает зуд и жжение в окологлазничной области, покраснение глаз и век, затуманивание зрения. Для подтверждения диагноза используются специальные диагностические панели, анализ с моноклональными антителами, биомикроскопия, визометрия, цитологическое исследование. Терапевтическая тактика сводится к назначению сульфата цинка, антибактериальных препаратов, иммуностимуляторов и нестероидных противовоспалительных средств.
МКБ-10
Общие сведения
Ангулярный конъюнктивит впервые был описан в 1896 году двумя учеными – французским и немецким врачами-офтальмологами В. Мораксом и К. Аксенфельдом, которые изучили морфологию диплобациллы и симптомы поражения ею оболочек глазного яблока. Согласно статистическим данным, на долю диплобациллярного воспаления конъюнктивы приходится 5-7% от общего числа всех бактериальных конъюнктивитов. Порядка 78% больных страдают хронической или рецидивирующей формой патологии. Болезнь преимущественно диагностируется у лиц среднего и преклонного возраста. Мужчины и женщины страдают с одинаковой частотой.
Причины
Детальные исследования в области клинической офтальмологии позволили исключить стафилококковую и стрептококковую природу болезни. На данный момент достоверно известно, что возбудителем ангулярного конъюнктивита является палочка Моракса-Аксенфельда. Moraxella lacunata – это неферментирующая аэробная грамотрицательная диплобацилла, которая обитает на слизистых оболочках. По сравнению с другими представителями рода моракселл данный микроорганизм обладает большей агрессивностью, поражает наружную оболочку глаза, реже – эпителий придаточных пазух носа и эндокард. Бацилла относится к числу условно-патогенных микроорганизмов, ангулярный конъюнктивит наблюдается у лиц со сниженной иммунологической реактивностью. Бактерия устойчива к неблагоприятным условиям окружающей среды, может длительное время существовать при температуре от -10 до 55 °С. Оптимальные условия для роста возникают при температуре 30-37 °С.
Патогенез
Основной путь передачи болезни – контактно-бытовой. Инфицирование реализуется посредством использования предметов личного обихода. Заразиться также можно при рукопожатии, поскольку, когда больной человек вытирает глаза, выделения из конъюнктивальной полости, содержащие микроорганизмы, попадают на руки. В механизме развития патологии значительная роль отводится прогрессирующему некрозу ткани конъюнктивы с последующим переходом на роговицу. Именно деструктивный тип воспаления становится причиной дальнейшего формирования глубоких язвенных дефектов.
Симптомы ангулярного конъюнктивита
Для диплобациллярной формы болезни характерно цикличное течение. Продолжительность инкубационного периода в среднем составляет 4 дня. Поражение глаз всегда симметрично, выраженность клинической симптоматики усиливается к вечеру. Первыми признаками заболевания являются сильное жжение и зуд в области глазницы. В период разгара возникают жалобы на чувство рези в глазах, боль в периорбитальной области. Болевой синдром усиливается при моргании. Визуально определяется гиперемия орбитальной и пальпебральной конъюнктивы в зоне медиальных, реже – латеральных уголков.
Из полости конъюнктивы в небольшом объеме выделяется пенистая слизь, консистенция которой по истечении 24-72 часов становится тягучей. Патологические выделения скапливаются в уголках глазной щели. Определяется незначительное ухудшение зрения. Пациенты отмечают появление «пелены» или «тумана» перед глазами. Со временем в медиальных углах глаз образуются плотные восковидные корочки. Наблюдается мацерация кожи в периорбитальной зоне. На кожных покровах век формируются болезненные трещинки. Для заболевания характерны частые рецидивы, существует высокая вероятность хронизации.
Осложнения
Распространение инфекции на роговицу приводит к развитию краевого кератита, который сопровождается образованием инфильтратов и глубоких язв. Частое осложнение – воспаление век. Реже в патологический процесс вовлекается носослезный канал с последующим возникновением дакриоцистита. Образование трещин на коже пальпебральной зоны становится причиной появления плотных рубцовых сращений, которые ограничивают подвижность век. При гематогенной диссеминации патогенной микрофлоры поражается внутренняя оболочка сердца. Тяжелое течение эндокардита ведет к прогрессирующей клапанной деструкции и эмболии.
Диагностика
Для подтверждения диплококковой этиологии ангулярного конъюнктивита применяют специальные коммерческие панели, которые позволяют получить результат комплексного анализа общепризнанных тестов (коррозия агара, гемолиз, окисление и ферментация, восстановление нитратов). Для выявления типоспецифических белков наружной мембраны используют моноклональные антитела. Назначают следующие инструментальные методы диагностики:
- Осмотр переднего сегмента глаза. При биомикроскопии глазного яблока выявляется инъекция сосудов и отек, сильнее выраженные у медиального угла. Визуализируются скопления вязких выделений во внутренних уголках глаза. При сопутствующем поражении роговицы видны одиночные инфильтраты и очаги изъязвления.
- Визометрия. При изолированном диплококковом конъюнктивите острота зрения снижается незначительно. При распространении процесса на роговую оболочку нарастает зрительная дисфункция. В ряде случаев требуется дополнительное выполнение компьютерной кератометрии.
- Цитологическое исследование мазка с конъюнктивы. Для проведения анализа используют соскоб или мазок-отпечаток с конъюнктивальной поверхности. Диплобациллы имеют вид коротких палочек, расположенных парами или небольшими цепочками. Изменения в клеточном составе эпителиального слоя соответствуют бактериальному поражению.
Лечение ангулярного конъюнктивита
Патология тяжело поддается лечению. При поступлении пациента с подозрением на ангулярный конъюнктивит до определения этиологии заболевания эмпирически назначают антибиотики широкого спектра действия. Прослеживается необходимость в применении этиотропных препаратов на основе цинка в течение 1-2 недель после исчезновения всех симптомов болезни. Консервативная терапия включает:
- Антисептические средства. В комплексном лечении ангулярного конъюнктивита ведущая роль отводится раствору цинка сульфата. Инстилляции глазных капель осуществляют 4-6 раз в день на протяжении 1-1,5 месяцев. После устранения симптоматики лекарственное средство закапывают еще 7-10 дней. Края век тщательно обрабатывают цинковой мазью.
- Антибактериальные препараты. Индивидуальная схема лечения подбирается с учетом результатов теста антибиотикорезистентности. Бактерия Моракса-Аксенфельда чувствительна к макролидам, тетрациклинам и аминогликозидам. При отсутствии эффекта от назначенной терапии используют препараты резерва – фторхинолоны и комбинированные антибактериальные средства.
- Нестероидные противовоспалительные средства. Для уменьшения выраженности воспаления применяют инстилляции 0,1% раствора диклофенака натрия. Средняя продолжительность курса – 5-7 дней. При одновременном поражении роговицы НПВС вводят не менее 10-14 дней. При тяжелом течении патологии дополнительно назначают глюкокортикостероиды.
- Иммуностимуляторы. Иммуномодулирующие средства показаны при хроническом течении болезни или частых рецидивах. Рекомендованы биологически активные пептиды, препараты тимуса. Если конъюнктивит возник на фоне иммунодефицитного состояния, в программу лечения включают интерфероны и интерлейкины.
Прогноз и профилактика
Исход патологии напрямую зависит от адекватности и своевременности лечения. При соблюдении всех рекомендаций врача возможно полное выздоровление. В то же время, у большинства пациентов наблюдаются рецидивы с переходом в хроническую форму. Специфические превентивные меры не разработаны. Неспецифическая профилактика направлена на соблюдение правил личной гигиены. Следует мыть или обрабатывать руки растворами антисептиков перед прикосновениями к периорбитальной зоне. Необходимо укреплять иммунную систему, нормализовать режим сна и бодрствования, уделять должное внимание рациону питания.
Конъюнктивит диплобациллярный (ангулярный).
Возбудитель — диплобацилла Моракса — Аксенфельда. Имеет хроническое или подострое течение. Характеризуется умеренной гиперемией конъюнктивы с тягучим слизистым отделяемым. Изменения локализуются преимущественно в области внутреннего и наружного угла глазной щели. Кожа век в этих местах краснеет, мокнет и могут образовываться болезненные трещины. В углах глазной щели наблюдаются умеренная гиперемия и рыхлость конъюнктивы.
Конъюнктивит острый эпидемический (Коха—Уикса).
Возбудитель — бактерия Коха — Уикса. Заболевание высоко – контагиозно. Заражение происходит от больного человека и бациллоносителя при контакте с ними или через предметы общего пользования. Переносчиками возбудителя могут быть мухи. Чаще болеют дети. Вспышки заболевания приходятся на летне-осеннее время. Заболевание протекает остро, сопровождается отеком век и конъюнктивы, множественными мелкими кровоизлияниями в конъюнктиву склеры, наличием слизистого или гнойного отделяемого. Возможно образование на слизистой оболочке век легко отторгающихся фибринозных пленок, покрывающих хрящ (напоминающих дифтеритические), или очень обильное отделяемое (как при гонобленнорее). В этих случаях может быть ошибочно поставлен клинический диагноз дифтерии или гонобленнореи глаза. У таких больных обязательно проводится бактериологическое исследование отделяемого конъюнктивы. Нередко наблюдаются повышение температуры тела, бессонница, головная боль. Роговичные осложнения редки, может развиться поверхностный точечный кератит, у ослабленных детей возможно развитие язвенного кератита.
Конъюнктивит дифтерийный.
Возбудитель — палочка дифтерии Клебса — Леффлера. Чаще инфекция переносится на конъюнктиву .с верхних дыхательных путей, иногда наблюдается первичное изолированное поражение конъюнктивы. Заболевание встречается преимущественно у детей дошкольного возраста и начинается с выраженного отека, гиперемии, уплотнения и болезненности век. Из конъюнктивальной полости выделяется мутноватая серозно-кровянистая жидкость. Конъюнктива резко отечна, ее поверхность покрыта грязно-серым, с трудом снимаемым фибринозным налетом (пленками). После снятия пленок появляется кровотечение из подлежащей ткани века. Через неделю от начала заболевания начинают отторгаться некротизированные участки конъюнктивы, на месте которых образуются грануляции. В последующем на месте грануляций образуются рубцы, может развиться симблефарон. Нередко в воспалительный процесс вовлекается роговица: появляются множественные инфильтраты, изъязвления, стойкие помутнения роговицы, Наряду с поражением глаз отмечаются общие симптомы, характерные для дифтерии, — повышение температуры тела, головная боль, слабость, увеличение и болезненность регионарных лимфатических узлов (предушных и подчелюстных). Этиологический диагноз подтверждается бактериологическим исследованием отделяемого конъюнктивы.
Конъюнктивит бленнорейный (гонобленнорея).
Возбудитель — гонококк. Болеют новорожденные и взрослые. У новорожденных гонококк заносится в конъюнктивальный мешок при прохождении головки ребенка через родовые пути матери, страдающей гонореей. Взрослые заболевают при занесении в глаз возбудителя из половых органов руками или инфицированными предметами.
У ребенка заболевание развивается на 2‑3-й день после рождения. Заболевают оба глаза: появляется плотный отек век, кожа приобретает багрово-синюшную окраску, из конъюнктивального мешка выделяется серозно-кровянистая жидкость. Конъюнктива век гиперемирована, инфильтрирована и кровоточит. Через 3‑4 дня от начала заболевания резко отекает конъюнктива склеры, окружая роговицу в виде валика. В этот период наблюдается обильное гнойное отделяемое, которое в дальнейшем приобретает зеленоватый оттенок.
На первой неделе заболевания поражается роговица, возникают гнойные инфильтраты, быстро переходящие в язвы и имеющие тенденцию к прободению. В таких случаях может образовываться бельмо, сращенное с радужкой, а при проникновении инфекции внутрь глаза возможно развитие эндофтальмита (см. Эндофтальмит). Для подтверждения диагноза гонобленнореи необходимо проведение бактериологического исследования конъюнктивального отделяемого на наличие гонококков.
Гонобленнорея у взрослых чаще начинается односторонне; при ранней диагностике и рациональном лечении возможно предупреждение заболевания второго глаза. У взрослых заболевание протекает более тяжело и чаще поражается роговица.
При обострениях процесса и наличии отделяемого проводят инстилляции 20—30 % раствора сульфацил-натрия, 10 % раствора сульфапиридазин-натрия, 0,3 % раствора левомицетина, 0,02 % раствора фурацилина. Рекомендуются также инстилляции 0,5 % эмульсии гидрокортизона, 0,3 % раствора преднизолона. Во время лечения одни препараты (при недостаточной их эффективности) через 1—2 нед заменяют другими. При воспалении не только конъюнктивы, но и краев век (блефаро-конъюнктивит) применяют 1 % желтую ртутную, 1 % тетрациклиновую, 0,5 % гентамициновую, 0,5 % гидрокортизоновую мази, 1 % мазь календулы.
Вирусные конъюнктивиты
Конъюнктивит аденовирусный (фарингоконъюнктивальная лихорадка)
Заболевание, вызываемое чаще аденовирусами типа 3 и 7а, реже — аденовирусами типа 6 и 10. Вирус передается воздушно-капельным или контактным путем. Начало заболевания острое. Заболеванию глаз предшествуют или сопутствуют катар верхних дыхательных путей, повышение температуры тела, головная боль, увеличение предушных лимфатических узлов. Заболевает вначале один глаз, на 2—3-й день — другой. Появляются слезотечение, светобоязнь; кожа век отечна, гиперемирована, умеренный блефароспазм, скудное слизистое отделяемое, гиперемия и инфильтрация конъюнктивы (катаральная форма). Иногда в конъюнктиве образуются мелкие, поверхностно-расположенные фолликулы (фолликулярная форма), реже на конъюнктиве появляются, главным образом у детей, тонкие пленки (пленчатая форма). Нередко развивается точечный эпителиальный кератит, который проходит, не оставляя следов.
Конъюнктивит эпидемический геморрагический.
Возбудитель — вирус из семейства пикорнавирусов. Заболевание высококонтагиозно, протекает остро. Вирус передается преимущественно контактным путем через инфицированные растворы глазных лекарств, приборы и инструменты, а также предметы общего пользования. Инкубационный период 1—2 сут. Как правило, сначала поражается один глаз, через 1—2 дня в большинстве случаев заболевает и второй глаз, но в более легкой форме. Появляются сильная боль в глазах, гиперемия конъюнктивы, слезотечение, светобоязнь, чувство инородного тела в глазу. Быстро нарастают отек и гиперемия век, что приводит к резкому сужению глазной щели. Отделяемое (обычно слизисто-гнойное) незначительное. Наблюдают кровоизлияния в конъюнктиву век и склеры от точечных до обширных. Иногда обнаруживается высыпание мелких фолликулов, располагающихся поверхностно на нижней переходной складке конъюнктивы. Чувствительность роговицы понижена, имеются точечные множественные субэпителиальные инфильтраты. Одновременно могут наблюдаться общие симптомы заболевания: головная боль, повышение температуры тела, трахеобронхит. Выраженные явления конъюнктивита держатся обычно в течение недели, затем постепенно уменьшаются и через 2—3 нед исчезают. Однако субэпителиальные инфильтраты роговицы, несмотря на проводимое лечение, очень медленно поддаются обратному развитию (в течение нескольких месяцев).
Конъюнктивит герпетический.
Возбудитель — вирус простого герпеса. Заражение происходит обычно в раннем детстве от больного контактным или воздушно-капельным путем. Попав в организм, вирус простого герпеса сохраняется в течение всей жизни, вызывая рецидивы болезни. Протекает в трех клинических формах:
Фолликулярная форма характеризуется длительным и вялым течением, отсутствием микрофлоры, часто сопровождается высыпанием пузырьков герпеса на коже век и крыльях носа. Катаральная форма протекает остро, она менее продолжительна. При везикулярно-язвенной форме на конъюнктиве отмечается высыпание свежих герпетических пузырьков без последующих Рубцовых изменений слизистой оболочки (см. Кератит герпетический).
Последнее изменение этой страницы: 2016-09-20; Нарушение авторского права страницы