Хламидийный конъюнктивит метод полимеразной цепной реакции пцр
Хламидии
Заболевания, вызываемые хламидиями, называются хламидиозами или хламидийными инфекциями.
Хламидиями можно заразиться как от человека, так и от животных. Наиболее опасными считаются такие виды хламидий, как Chlamydia psittaci и Chlamydia pecorum, которые попадают в организм человека при контакте с больными животными и птицами и Chlamydia trachomatis и Chlamydia pneumoniae, заражение ими происходит от больного человека.
Хламидии устойчивы во внешней среде 36-48 часов, гибнут при кипячении в течение 1 минуты и после обработки антисептиками (спирт, высокие концентрация хлорных растворов, растворы перекиси водорода и перманганата калия).
В зависимости от того, какой орган поражают хламидии, различают несколько видов хламидиоза.
Chlamydia psittaci вызывает орнитоз и хламидийный конъюнктивит.
Chlamydia trachomatis у новорожденных детей вызывает
- хламидийный конъюнктивит,
- назофарингит,
- отит
- урогенитальный хламидиоз (уретриты, циститы, простатиты, цервициты, эндометриты, аднекситы),
- проктит,
- холецистит.
Также некоторые типы Chlamydia trachomatis вызывают трахому и венерический лимфогранулематоз.
Chlamydia pneumoniae инфицирует дыхательную и сердечно-сосудистую системы с развитием пневмоний, бронхитов, бронхиальной астмы, эндокардитов и других заболеваний.
Хламидийная инфекция может протекать в острой, хронической и бессимптомной форме.
Становится понятным, что хламидиозы вызывают хламидии. Но существует и ряд предрасполагающих факторов для инфицирования данными микроорганизмами:
- беспорядочные половые связи;
- ношение внутриматочной спирали;
- несоблюдение правил личной гигиены.
- тесное контактирование с животными и птицами;
- несоблюдение правил личной гигиены;
- факторы, способствующие ослаблению иммунитета (прием антибиотиков, гиповитаминозы, переохлаждения, стрессы и прочее).
Пути передачи хламидийной инфекции: половой, контактно-бытовой, внутриутробный и интранатальный (в родах при прохождении ребенка через инфицированные родовые пути матери).
Инкубационный период хламидиозов составляет 7-21 день. Инфекция, как правило, имеет неспецифические симптомы заболевания, поэтому в острой форме диагностируется редко и в 90% случаев переходит в хроническую.
Чаще всего урогенитальный хламидиоз развивается в виде уретритов и цервицитов.
Больные жалуются на учащенное и болезненное мочеиспускание, стекловидные выделения из уретры и/или половых путей, появление (редко) капли крови при мочеиспускании.
При восходящей хламидийной инфекции у мужчин поражаются семенные пузырьки (везикулит), простата (простатит), оболочки и сами яички (эпидидимит и орхит), а у женщин матка (эндометрит) и придатки (аднексит), которые имеют характерные проявления всех перечисленных заболеваний.
Заражение происходит от больных птиц и животных. Основными симптомами заболевания являются:
- повышение температуры тела до 39°C,
- общая интоксикация (слабость, отсутствие аппетита, тошнота, рвота),
- поражение легких с развитием пневмонии,
- поражение головного мозга с развитием менингита,
- сплено- и гепатомегалия (увеличение селезенки и печени).
Хламидиоз бронхолегочной системы
Как правило, легочный хламидиоз протекает по типу острого обструктивного бронхита и бронхиальной астмы. Больных беспокоит сухой, непродуктивный кашель, одышка, сипящие дыхание, периодические приступы удушья.
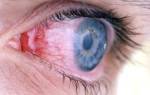
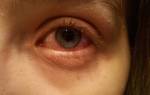
Хламидийное инфицирование конъюнктивы и роговицы глаза с последующим рубцеванием слизистой оболочки, хрящей век и развитием слепоты.
Вызывается хламидиями, при этом поражаются мягкие ткани урогенитальной области и паховые лимфоузлы.
В заключительной стадии заболевания на коже промежности и на слизистых оболочках половых органов формируются язвы, которые в дальнейшем склерозируются и рубцуются.
Последовательно или одномоментно поражается конъюнктива глаз, суставы и мочеполовые органы. Симптомы заболевания характерны для конъюнктивита, артрита и уретрита.
Диагностировать хламидийную инфекцию очень трудно. Обнаружение хламидий любым способом в биологическом материале говорит об инфицировании человека. Желательно использовать несколько методик диагностики хламидиоза:
Выращивание клеток, пораженных хламидиями на питательных средах. Биологическими материалами являются соскобы со слизистых оболочек, сперма и моча. Метод достоверен в 90% случаев диагностики, позволяет выявить живые хламидии и определить их чувствительность к антибиотикам.
Обнаружение в препарате, приготовленного из соскоба слизистой оболочки и окрашенного специальными красителями, светящихся в темноте участков клеток хламидий или целых микроорганизмов.
Иммуноферментный анализ (ИФА)
- Обнаружение в крови больного антител определенного типа.
- Наличие IgM (иммуноглобулины типа М) свидетельствует об острой инфекции, а обнаружение IgG (иммуноглобулины типа G) – доказательство перенесенной инфекции.
- Снижение титра (количества) IgM позволяет судить о положительном эффекте лечения и о начале выздоровления.
Метод полимеразной цепной реакции (ПЦР)
Для исследования берутся мазки из уретры, цервикального канала, с век и/или осадок мочи. В препаратах обнаруживаются участки ДНК хламидий.
ПЦР – самый чувствительный и эффективный способ диагностики хламидийной инфекции.
Лечение хламидийной инфекции является очень сложным и трудоемким процессом. Занимается лечением врач, который выявил хламидиоз.
Например, урогенитальный хламидиоз лечит гинеколог и уролог-андролог, легочный хламидиоз – пульмонолог или терапевт, поражение глаз – офтальмолог. Кроме того, в лечении участвуют врач-иммунолог и врач-лаборант.
Основным в лечении хламидий является назначение антибиотиков.
Курс лечения антибиотиками длится 10-21 день, в зависимости от того, хронический это процесс или острый, а также от степени заболевания. Дополнительное назначение препаратов не требуется.
Женщинам с урогенитальным хламидиозом назначается местное лечение в виде спринцеваний с растворами антисептиков и введение вагинальных тампонов с антибактериальными мазями.
Во время антибиотикотерапии, которая проводится обоим половым партнерам, больным запрещаются половые контакты, употребление алкоголя, острой и соленой пищи.
После прохождения курса лечения оба партнера сдают контрольные анализы на хламидиоз и повторяют анализы дважды через месяц и два. Женщинам анализы необходимо сдавать после менструации.
При лечении всех видов хламидийных инфекций очень важно соблюдать меры личной гигиены (ежедневная смена нательного белья, личные полотенца и прочие).
Возможные осложнения урогенитальной хламидийной инфекции:
- мужское и женское бесплодие;
- хронические заболевания органов малого таза (простатит, везикулит, эндометрит, аднексит, спаечная болезнь);
- риск внематочной беременности;
- синдром Рейтера;
- невынашивание беременности;
- рождение ребенка с пороками развития;
- стриктура (сужение) мочеиспускательного канала;
- послеродовые гнойно-септические заболевания;
- рак шейки матки.
Несмотря на сложность излечения от хламидий, прогноз для жизни больных благоприятен.
В 50% случаев урогенитальные хламидиозы приводят к бесплодию.
Chlamydia trachomatis, ДНК [реал-тайм ПЦР]
Исследование для выявления возбудителя урогенитального хламидиоза (Chlamydia trachomatis), в ходе которого с помощью метода полимеразной цепной реакции в реальном времени (РТ-ПЦР) определяется генетический материал (ДНК) хламидий в образце биоматериала.
Хламидия, возбудитель хламидиоза.
Синонимы английские
Ch. trachomatis, DNA (qPCR, Real-time PCR, RT-PCR), Chlamydia trachomatis by Amplified Detection.
Полимеразная цепная реакция (ПЦР) в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Отделяемое конъюнктивы, секрет простаты, первую порцию утренней мочи, соскоб из прямой кишки, синовиальную жидкость, соскоб урогенитальный, эякулят, мазок из зева (ротоглотки).
Общая информация об исследовании
Chlamydia trachomatis (хламидия трахоматис) – бактерия, внутриклеточный паразит, возбудитель нескольких заболеваний человека. В частности, некоторые серовары этого вида вызывают трахому и венерическую лимфогранулему. В России наиболее распространена хламидийная инфекция мочеполовой системы (урогенитальный хламидиоз). Она передается половым путем, а также от матери к ребенку при родах. Возможен и контактно-бытовой путь передачи. Chlamydia trachomatis – самый частый возбудитель негонококкового уретрита. У женщин хламидиоз встречается чаще, чем у мужчин.
Инкубационный период составляет от 2 недель до 1 месяца. Часто (примерно в половине случаев) хламидиоз протекает бессимптомно.
Начальные симптомы инфекции: жжение и боль при мочеиспускании, слизистые выделения, помутнение мочи, слабость, немного повышенная температура, у мужчин – воспаление мочеиспускательного канала, которое длится долгое время, у женщин – слизистые или гнойные выделения из влагалища. В дальнейшем могут возникать различные осложнения: эпидидимит, эндометрит, конъюнктивит, артрит и др.
Считается, что хламидийная инфекция опасна при беременности, так как может привести к преждевременным родам, выкидышу, сниженному весу новорождённых и даже гибели плода.
Кроме того, новорождённый ребенок иногда заражается хламидиозом от матери при прохождении через родовой канал, из-за чего у него развивается конъюнктивит либо пневмония.
Для анализа на хламидии и диагностики хламидиоза применяют серологические методы (например, ИФА), посев хламидий, а также выявление ДНК бактерий (например, ПЦР).
У серологических методов и посева есть ряд ограничений, так что тесты на основе ПЦР считаются самыми удобными и чувствительными.
ПЦР в реальном времени (РТ-ПЦР) – это лабораторный метод, который позволяет найти в пробе ДНК возбудителя: если в образце присутствует Chlamydia trachomatis, то реал-тайм ПЦР обнаружит ДНК этой бактерии. Принцип заключается в том, что ДНК возбудителя, которого хотят выявить, много раз копируется с помощью специальных ферментов (ДНК-полимераз). Обычно проходит несколько десятков циклов и в ходе каждого нужная ДНК удваивается. В результате количество исследуемой ДНК увеличивается в миллионы раз и ее можно детектировать с помощью флуоресцентного красителя.
При ПЦР в реальном времени количество ДНК выявляется в процессе копирования, после каждого цикла. Но при этом с помощью РТ-ПЦР нельзя различить формы инфекции (например, свежеприобретенное или давнее заражение).
Для чего используется ПЦР-анализ на хламидии?
- Для диагностики инфекции, вызванной Chlamydia trachomatis (хламидия трахоматис), и мониторинга ее лечения.
Когда назначается исследование?
- Для диагностики урогенитального хламидиоза при следующих симптамах:
- жжение и боль при мочеиспускании,
- покраснение в области наружного отверстия уретры у мужчин,
- слизистые выделения из половых путей,
- помутнение мочи,
- слабость,
- субфебрильная температура.
- Для исключения хламидиоза при планировании беременности (и во время нее).
- После случайных половых контактов.
- Если половой партнер заражен хламидиями.
Что означают результаты?
Референсные значения: отрицательно.
- Хламидийная инфекция отсутствует. Воспаление вызвано другим возбудителем.
- Хламидийная инфекция присутствует. Если есть воспаление, то оно, вероятно, вызвано хламидиями. В этом случае содержание ДНК в пробе высокое.
- Хламидии присутствуют, однако воспаление может быть вызвано другим возбудителем. В этом случае ДНК хламидий выявлена в небольшом количестве.
Кто назначает исследование?
Врач общей практики, терапевт, инфекционист, гинеколог.
К вопросу о диагностике хламидийного конъюнктивита
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В настоящее время среди заболеваний, передающихся преимущественно половым путем (ЗППП), все больший удельный вес занимает хламидиоз [3,4,6]. Поскольку наиболее частый и вероятный экстрагенитальный очаг хламидиоза – это орган зрения, то проблема определения групп риска в отношении развития хламидийного конъюнктивита и определение оптимальных методов диагностики становится весьма важной для широкого круга офтальмологов [1,2,7]. По данным разных авторов [1,5], удельный вес хламидийного конъюнктивита составляет 10–14% от всех больных с конъюнктивитами. Статистика показывает, что в 50% случаев у пациентов с хламидийным конъюнктивитом имеется сопутствующий урогенитальный хламидиоз [3,4,8,9]. Возможно заражение хламидийным конъюнктивитом через воду в бассейнах, так называемый “бассейновый конъюнктивит” [8,9,10]. Диагностика хламидийного конъюнктивита основывается на объективных изменениях слизистой глаз и на специальных методах исследования. Многие авторы указывают на необходимость использования сочетания нескольких методов лабораторной диагностики для подтверждения хламидийной инфекции [9,10].
Цели работы
1. Установить частоту хламидийного конъюнктивита среди пациентов с урогенитальным хламидиозом.
2. Выявить наиболее частые клинические проявления хламидийного воспаления конъюнктивы.
3. Определить оптимальные методы диагностики хламидийного конъюнктивита.
Материалы и методы
Всего было обследовано 110 человек, из них 68 мужчина и 42 женщин. Больше половины пациентов были направлены к офтальмологу андрологом (61 человек), 49 больных обратились непосредственно к офтальмологам. Возраст пациентов составил от 7 до 59 лет.
Все пациенты были разделены на 3 группы:
1. 70 человек с подтвержденным урогенитальным хламидиозом;
2. 19 человек с острым конъюнктивитом;
3. 21 пациент с хроническим конъюнктивитом (продолжительность заболевания от 3 месяцев до 2 лет);
Офтальмологическое обследование было произведено на базе кафедры офтальмологии СПбГМУ имени акад. И.П. Павлова, в которое входили определение остроты зрения, биомикроскопия, офтальмоскопия, а также:
– соскобы с конъюнктивы верхнего и нижнего век с помощью одноразовых зондов–пробоотборников Accelon Multi; MEDSCAND; MEDICAL AB (Швейцария)
– мазки–отпечатки с конъюнктивы нижнего века. Микробиологическая диагностика проводилась на кафедре микробиологии и вирусологии СПбГМУ.
В лабораторной диагностике использовались: цитологический метод с окраской по Романовскому, метод прямой иммунофлюоресценции и культуральный метод.
Цитологический метод. Этот простой и доступный метод при острых или хронических конъюнктивитах дает много дополнительной информации для уточнения этиологии воспалительного процесса.
Прямая иммунофлюоресценция (ПИФ) – достоверный и специфичный метод. Соскобы с конъюнктивы глаза окрашивали родоспецифическими моноклональными антителами фирмы ХлаМоноСкрин НИАРМЕДИК, Москва.
Культуральный метод является дорогостоящим и трудоемким. К отрицательным сторонам этого метода следует отнести длительность культивирования (48–52 ч). Однако возможность получения четких результатов даже при минимальном присутствии микрофлоры является важным преимуществом использования культурального метода в офтальмологии. Исследование проводили на культуре фибробластов МсСоу, обработанных циклогексимидом. Соскоб с конъюнктивы глаза помещали в транспортную среду (ростовая среда RPMI–1640, 5% телячьей сыворотки, глюкоза, амфотерицин В, гентамицин). Транспортная среда служила и средой заражения. Заражение проводили путем внесения исследуемого материала в конфлюэнтный монослой клеток МсСоу, которые росли в пробирках на покровных стеклах. Далее центрифугировали покровные стекла с нанесенным материалом 1 час при 2000 об/мин, после чего инкубировали их 1,5 ч при 36°С. Затем проводили смену среды на ростовую среду с 10% телячьей сыворотки и циклогексимидом (0.2 мкг/мл). Культивировали 48–52 ч при 36°С. Покровные стекла с культурами клеток и хламидиями промывали в фосфатном буфере, фиксировали охлажденным ацетоном и окрашивали моноклональными антителами к хламидиям (антитела использовали те же, что и при прямой иммунофлюоресценции). Учет результатов проводили сразу после окраски препаратов. Результат считали положительным при наличии характерной зеленой флюоресценции элементарных телец и внутриклеточных цитоплазматических включений. Исследование проводили на люминесцентном микроскопе типа ЛЮМАМ при увеличении 600–1000, длине волны 490 нм и системе фильтров ФС 1–2, БС 8–2, СЗС 8–2.
В ряде случаев также использовался метод полимеразной цепной реакции (ПЦР), который позволяет непосредственно определить специфический участок последовательности ДНК. По нашим данным, для диагностики хламидийных конъюнктивитов ПЦР оказалась недостаточно информативна; только в 10% случаев результат этого метода совпадал с ПИФ и культуральным исследованием. Возможно, это связано с техническими погрешностями при заборе, хранении или транспортировке материала.
Результаты и обсуждение
Офтальмологические жалобы предъявляли все пациенты из 2 и 3 группы (всего 40 человек).
Из первой группы (пациенты с урогенитальным хламидиозом) жалобы предъявляли 42 человека (60 %).
48% больных с хламидийным поражением глаз посещали бассейны. Таким образом, возможно, существует зависимость между посещаемостью бассейна и хламидийным конъюнктивитом.
Для подтверждения конъюнктивита хламидийной природы были проанализированы результаты обследования пациентов из всех трех групп.
В большинстве случаев при обследовании пациентов из 1 группы проводилась диагностика хламидийного конъюнктивита у их половых партнеров и членов их семей (всего 35 человек). Оказалось, что в 85% случаев у данного контингента имелся хронический хламидийный конъюнктивит, который протекал чаще всего без жалоб. Среди пациентов с урогенитальным хламидиозом, по нашим данным, хламидийный конъюнктивит протекал в большинстве случаев хронически (72%). У пациентов из 1 группы с рецидивами урогенитального хламидиоза (23 человека) наблюдалась особо высокая частота хламидийного поражения конъюнктивы (68%).
Вторая группа пациентов с острым конъюнктивитом была немногочисленной, но обращает на себя внимание тот факт, что в 85% случаях подтвержденного хламидийного конъюнктивита был поражен один глаз. До обследования все пациенты с хроническим конъюнктивитом уже обращались к офтальмологу, проходили курсы местной неспецифической антибактериальной и противовирусной терапии, которая была неэффективна. Помимо хламидий встречались следующие виды возбудителей: бактерии (стафилококки и стрептококки), грибки (кандида), вирусы (аденовирусы и вирус герпеса). Методы, позволяющие выявить их, были следующие: цитологический, культуральный и прямая реакция иммуннофлюоресценции.
Клинические наблюдения показали, что при хламидийном конъюнктивите немного чаще встречается фолликулез конъюнктивы век (65%), чем при конъюнктивитах другой этиологии (56%). При паратрахоме фолликулы крупные, расположены рядами на конъюнктиве нижнего века. Для хламидийного конъюнктивита характерно поражение только одного глаза, особенно в случаях острого воспалительного процесса. У 73% пациентов с хламидийным конъюнктивитом выявлялись увеличенные и безболезненные при пальпации предушные лимфатические узлы на стороне пораженного глаза.
Остальные клинические проявления у больных с хламидийным конъюнктивитом мало чем отличаются от объективных изменений слизистой глаз у пациентов с другой этиологией конъюнктивита. Таким образом, при первичном осмотре пациентов с жалобами, характерными для конъюнктивитов, можно только заподозрить конъюнктивит хламидийной этиологии.
Для того чтобы поставить точный диагноз, необходимы лабораторные методы исследования. Только после адекватной лабораторной диагностики можно назначить правильное лечение.
Большая вероятность хламидийного конъюнктивита имеется у следующих групп пациентов: сексуально активные люди без ограничения возраста при наличии хронического конъюнктивита; пациенты с урогенитальным хламидиозом, их половые партнеры и члены семей; пациенты с острым конъюнктивитом, особенно если поражен только один глаз; пациенты с хроническим конъюнктивитом, которым не помогают медикаментозные средства, обычно назначаемые при данной патологии; пациенты с хроническим конъюнктивитами, часто посещающие бассейны и сауны.
Выводы
1. По нашим данным, частота встречаемости хламидийных конъюнктивитов среди пациентов с урогенитальным хламидиозом составляет 53%. Поэтому урологам и гинекологам следует помнить, что всех пациентов с урогенитальным хламидиозом необходимо обследовать у офтальмолога.
2. Хламидийная инфекция чаще всего поражает только один глаз (85%); в классическом случае воспаления конъюнктивы хламидийной природы наблюдается сильно выраженный отек век, слизисто–гнойное отделяемое, крупные фолликулы в нижнем своде.
3. Предушная лимфаденопатия на стороне пораженного глаза выявлялась в 73% случаев при наличии хламидийного воспаления конъюнктивы.
4. Оптимальным для лабораторной диагностики явилось сочетание таких методов, как ПИФ и культуральный метод, а также наиболее простой, дешевый, но эффективный метод – соскоб с конъюнктивы с окраской по Романовскому.
ПЦР диагностика при хламидиозе
ПЦР анализы на хламидии
Возбудителем урогенитальной хламидийной инфекции (хламидиоза) является грамотрицательная бактерия Chlamydia trachomatis, облигатный внутриклеточный паразит размером 250-300 нм.
В диагностике хламидиоза из всех существующих методов самым достоверным признан метод ПЦР.* Метод полимеразной цепной реакции для диагностики хламидиоза имеет чувствительность 98-100%.
Преимущества ПЦР диагностики при хламидиозе
1. Прямое определение хламидий в биоматериале.
Ряд методов, применяемых в диагностике хламидиоза, например, метод ИФА, выявляет только антитела и/или антигены возбудителя, что не является прямым подтверждением хламидийной инфекции, а свидетельствует лишь о возможном ее наличии.
Метод полимеразной цепной реакции (метод ПЦР) – молекулярно-биологический метод, который направлен на выявление специфических для хламидий фрагментов ДНК и напрямую указывает на наличие инфекции.
2. Высокая специфичность.
Специфичность метода ПЦР в диагностике хламидиоза достигает 100%. Данный факт обусловлен тем, что в биоматериале, подвергаемом анализу, выявляется фрагмент ДНК, генетический материал хламидий. ДНК является неотъемлемой частью любого микроорганизма и не может существовать вне возбудителя, кроме случаев применения антибактериальных препаратов, когда ДНК возбудителя может определяться в течении месяца.
Этого нельзя сказать об иммунологических методах анализа, при которых часто встречаются ложноположительные реакции из-за перекрестно-реагирующих антител и антигенов.
3. Высокая чувствительность.
Для выполнения ПЦР анализа достаточно присутствия в биоматериале единичных клеток хламидий. Аналитическая чувствительность ПЦР анализа 10-100 клеток в биоматериале, когда у других тестов 103-105 клеток (микросокпический, бактериологический методы).
Существующие рутинные методы диагностики хламидийной инфекции – микроскопические, иммунологические, бактериологические – не позволяют установить возбудителя у 20-40% инфицированных лиц, в то время как метод ПЦР позволяет выявить хламидии практически у 100% больных.
4. Универсальность метода ПЦР.
Наряду с выявлением ДНК хламидий в исследуемом биоматериале метод ПЦР позволяет одновременно обнаружить несколько возбудителей, например, трихомонад, гонококков и др.
5. Скорость получения результата.
Проведение ПЦР анализа полностью автоматизировано, что позволяет получить результаты в самые оптимальные сроки, и, как следствие, дает возможность получить быстрое и эффективное лечение.
6. Диагностика латентных и вялотекщих форм хламидиоза.
Урогенитальная хламидийная инфекция отличается бессимптомным течением, например, более чем у 70% женщин хламидиоз протекает бессимптомно. Поэтому ранее рутинные методы диагностики не позволяли выявить эту инфекцию. В последние годы в связи с широким применением метода ПЦР в клинической практике фиксируется больше случаев заболевания.
Хламидиоз: особенности
Неосложненная форма хламидиозной инфекции протекает у мужчин чаще в форме воспаления уретры (уретрит), у женщин – в форме слизисто-гнойного воспаления слизистой оболочки шейки матки (цервицит), уретры (уретрит).
Преимущественно урогенитальная хламидиозная инфекция протекает в малосимптомной форме и начинает проявляться на стадии осложнений.
Для полноценной диагностики урогенитального хламидиоза методом ПЦР берут соскоб из уретры, мочу, секрет предстательной железы у мужчин, и соскоб из цервикального канала, влагалища у женщин.
К распространенным осложнениям урогенитального хламидиоза относят:
- орхоэпидидимит, эпидидимит, простатит, стриктуру уретры;
- цистит,
- ВЗОМТ (воспалительные заболевания органов малого таза);
- эрозивные изменения шейки матки;
- бесплодие.
К возможным осложнениям хламидиоза при распространении за пределы урогенитального тракта относят:
- хламидийный конъюктивит;
- хламидийный фарингит;
- хламидийный гепатит,
- болезнь Рейтера (сочетающий в себе поражение мочеполовых органов, суставов и коньюнктивы); спаечную болезнь специфической этиологии.
Проведение ПЦР-диагностики хламидийной инфекции актуально для пациентов:
- в целях профилактического обследования;
- с характерными жалобами или подтвержденным диагнозом заболевания, передаваемого половым путем;
- при планировании беременности;
- обследование беременных;
- при отягощенном акушерско-гинекологическом анамнезе;
- с подозреним на урогенитальный хламидиоз;
- перед оперативными вмешательствами на половых органах и органах малого таза;
- с подозрением на коньюктивит, артрит хламидийной этиологии.
В лабораториях CMD для проведения ПЦР исследования имеется лучшее оборудование и высококвалифицированный персонал. На всех этапах ПЦР исследования – от взятия биоматериала до выдачи готового результата – соблюдаются все требования менеджмента качества, чем полностью исключается попадание чужеродного генетического материала и получение ложноположительного результата.
Для диагностических мероприятий мы используем наборы реактивов ФБУН ЦНИИ эпидемиологии Роспотребнадзора, которые используются не только у нас в стране, но и зарубежом, имеют сертификат соответствия ЕС.
Исследование хламидийной инфекции в CMD.
Для оптимального выбора исследований обращайтесь к своему лечащему врачу.
*Федеральные клинические рекомендации. Болезни кожи. Инфекции, передаваемые половым путем. 2016 г.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 – 2020
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро “Шоссе Энтузиастов”, “Перово”
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
DNA Chlamydia trachomatis (кач.)
Определение ДНК Chlamydia trachomatis методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Хламидии (Chlamydia trachomatis) – облигатные внутриклеточные паразиты, вызывающие хламидиоз (в первую очередь, поражения слизистых оболочек половых путей, конъюнктивиты). Достаточно широко распространённая инфекция, может протекать бессимптомно, часто хронизируется, сопровождается различными осложнениями, которые иногда у женщин являются причиной бесплодия и невынашивания беременности. Особенности жизненного цикла Chlamydia trachomatis приводят к частому возникновению персистирующей формы инфекции, резистентности к терапии. Реактивация инфекции может произойти под действием изменения иммунного или гормонального статуса, травмы, операции, стресса.
Инфекция передаётся половым, контактно-бытовым путём. Инкубационный период от момента заражения до появления первых симптомов заболевания продолжается от 7 до 20 дней и более. У женщин хламидийная инфекция чаще всего протекает в виде воспаления канала шейки матки, откуда оно переходит в полость матки и маточные трубы. Воспаление маточных труб (сальпингит) является самым распространенным осложнением хламидиоза и может приводить к непроходимости маточных труб и в итоге к бесплодию или трубной (внематочной) беременности. Особенность хламидиоза придатков матки заключается в склонности к отсутствию специфических симптомов болезни и длительному течению. В некоторых случаях инфекция распространяется выше, на органы брюшной полости. От 5 до 20 % беременных женщин имеют хламидийную инфекцию канала шейки матки. Примерно половина детей, которые рождаются у них, инфицируется во время родов. У половины инфицированных детей развивается хламидийный конъюнктивит, у 10 % может быть воспаление легких. У мужчин хламидиоз может протекать как воспаление мочеиспускательного канала (уретрит), семявыводящих протоков (эпидидимит). Иногда происходит воспаление предстательной железы (простатит).
Лабораторная диагностика хламидийной инфекции включает в себя комплекс методов исследования. Традиционно, выделяют две группы методов:
– прямые – выявление возбудителя или его ДНК в материале от больного;
– непрямые – выявление антител, специфичных к антигенам возбудителя, в сыворотке крови больного;
Определение специфических антител к Chlamydia trachomatis является вспомогательным методом при диагностике урогенитальноо хламидиоза, это связано с тем, что особенности строения и цикла развития Chlamydia trachomatis обусловливают его низкую иммуногенность, вследствие чего у 50% инфицированных антитела в сыворотке крови не обнаруживаются. Поэтому (особенно в сомнительных случаях, при отсутствии сероконверсии) микроорганизм выявляют высокочувствительным и специфичным прямым методом – ПЦР. При использовании метода ПЦР с учетом скорости элиминации ДНК Chlamydia trachomatis контроль лечения необходимо проводить не ранее чем через месяц.
При исследовании соскобов из уретры, забор материала проводят до или не ранее 2 – 3 часов после мочеиспускания. Женщинам исследование (процедуру забора урогенитального мазка) рекомендуется проводить до менструации или через 2 дня после её окончания. За 1-2 дня и в день обследования не рекомендуется выполнять спринцевание влагалища и использовать вагинальные свечи.Также не рекомендуется взятие биоматериала ранее 24 – 48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Сбор мочи проводится после тщательного туалета наружных половых органов. Не следует производить сбор мочи во время менструации. Для анализа отбирают первую порцию утренней мочи в количестве 15−25 мл в стерильный контейнер.
При исследовании эякулята необходимо половое воздержание в течение 1-2 дней.
Соскобы из глотки берутся натощак (через 2-3 часа после последнего приема пищи).
Не рекомендуется взятие любого биоматериала на фоне проведения антибактериальной терапии.
Материал для исследования: Выбор материала для исследования зависит от клинической формы заболевания и локализации поражений:
- нижние отделы мочеполового тракта– соскобы со слизистых оболочек уретры, моча;
- верхние отделы мочеполового тракта– соскоб со слизистой оболочки канала шейки матки, секрет простаты, эякулят;
- хламидийный фарингит– соскоб со слизистой задней стенки глотки;
- хламидийный конъюнктивит– соскоб со слизистой конъюнктивы;
- Диагностика инфекции, вызванной Chlamydia trachomatis, и мониторинг ее лечения.
- Установление этиологии хронического инфекционного процесса урогенитального тракта, в том числе его верхних отделов.
- Беременность с отягощённым акушерским анамнезом.
- Бесплодие.
- Контроль эффективности терапии (не ранее чем через месяц после окончания приёма антибактериальных препаратов).
- Профилактические скрининговые исследования (для исключения вероятности бессимптомного течения инфекции).
Интерпретация результатов содержит аналитическую информацию для лечащего врача. Лабораторные данные входят в комплекс всестороннего обследования пациента, проводимого врачом и не могут быть использованы для самодиагностики и самолечения.
Лечащий врач определяет тип биоматериала для исследования.
Тест является качественным. Результат выдаётся в терминах «обнаружено» или «не обнаружено».
«не обнаружено»: в анализируемом образце биологического материала не найдено фрагментов ДНК, специфичных для Chlamydia trachomatis.
«обнаружено»: в анализируемом образце биологического материала найден фрагмент ДНК, специфичный для Chlamydia trachomatis.