Дифференциальная диагностика бактериального и вирусного конъюнктивита
Конъюнктивиты: дифференциальная диагностика и лечение
М.М. Бикбов, В.Б. Мальханов, А.Э. Бабушкин
ГБУ «Уфимский научно-исследовательский институт глазных болезней Академии наук Республики Башкортостан»
В 2015 году издательство «Апрель» выпустило в свет монографию «Конъюнктивиты: дифференциальная диагностика и лечение».
На основании собственного многолетнего клинического опыта и анализа современных литературных данных авторы излагают вопросы этиопатогенеза, диагностики, клиники и лечения воспалительных заболеваний конъюнктивы. Монография иллюстрирована рисунками, схемами и таблицами, приведена основная библиография отечественных и зарубежных авторов. Книга предназначена для работающих и повышающих свою квалификацию практических врачей-офтальмологов, кроме этого, она будет полезна ординаторам, аспирантам и врачам других специальностей.
Предлагаем вашему вниманию главу из книги.
Глава 3. Диагностика и лечение вирусных конъюнктивитов
3.1. Аденовирусные конъюнктивиты
В практике врача-офтальмолога наиболее часто среди всех воспалительных заболевания наружной поверхности глаза встречаются эпидемический кератоконъюнктивит (ЭКК) и аденовирусный конъюнктивит (АВК). При этом ЭКК характеризуется сравнительно более высокой контагиозностью и тяжестью клинического течения по сравнению с АВК. Большие потери по временной нетрудоспособности, временная или стойкая утрата зрения, высокая контагиозность и эпидемический характер вспышек АВК и ЭКК, в т.ч. в офтальмологических стационарах, определяют медико-социальную значимость аденовирусных заболеваний глаз.
Аденовирусные конъюнктивиты (АВК) чаще вызываются аденовирусами типов 3, 7 и 8 (86%) и реже – типов 4, 10, 15, 29 и 19 (6%), остальные серотипы изолировали редко – лишь у 8% больных.
Наибольшая частота поражения глаз у детей приходится на аденовирус типа 7 (Schmitz Н. еt аl., 1983). Вспышки АВК, вызванные серотипами 3, 7, 10, длились более продолжительно (до 2 лет), чем обусловленные серотипами 4 и 15 (до 1 года). Аденовирусы серотипов 3 и 7а обычно выделяются при эпидемических вспышках, серотипы 4 и 6 – в случае спорадических заболеваний. Мало распространенный аденовирус типа 16 может являться причиной фарингоконъюнктивальной лихорадки. Этиологическими агентами спорадических случаев АВК в Республике Башкортостан (Мальханов В.Б., 1985) являлись аденовирусы серотипов 1, 3, 5, 6, 7 и 10, причем преимущественно (82,9%) аденовирусы «латентной» группы (1, 5, 6).
АВК клинически протекают в виде катаральной, фолликулярной или пленчатой формы. Это заболевание, как правило, начинается остро, обычно на одном глазу (40%), через 24-72 часа заболевает второй глаз (60-100%), но, как правило, с менее выраженными симптомами. Поражение верхних дыхательных путей у больных с АВК отмечается в 72-97% случаев. У детей одновременно с конъюнктивитом при инфекции, вызванной аденовирусом типа 7, наблюдают преимущественно лимфоаденопатию, а типа 2 – ларинготрахеит и бронхит. Распространение АВК в стационарах происходит при контактной тонометрии, через глазные капли, предметы больничной обстановки.
Больные с АВК предъявляют жалобы на отделяемое из конъюнктивальной полости, отек век, ощущение инородного тела за веками, слезотечение и светобоязнь, покраснение глаз и нередко зуд.
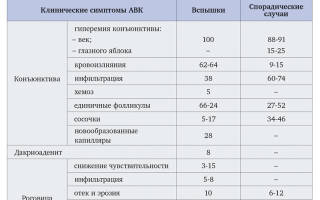
Частота обнаружения отдельных клинических симптомов представлена в табл. 3.
Вспышки АВК в отдельные годы могут отличаться между собой остротой и длительностью течения заболевания, частотой отдельных симптомов, характером поражения роговицы. В частности, это касается пленчатых форм заболевания, субконъюнктивальных кровоизлияний и образования сосочков, изъязвления роговицы.
При спорадических случаях АВК, в отличие от вспышек, как правило, отсутствуют пленки на конъюнктиве, дакриоаденит, новообразованные капилляры конъюнктивы, но значительно чаще имеется папиллярная гиперплазия верхнего века. Достаточно редко наблюдается аденопатия предушных лимфоузлов (2%) и рубцевание конъюнктивы в исходе заболевания (0,7%). Фолликулы чаще всего располагаются на конъюнктиве нижнего века (27-52%), реже – переходной складки (12%) и очень редко бывают слившимися (2%).
В течении АВК, осложненного кератитом, выделяют 4 стадии (Каспарова Е.А., 2001). Первая стадия характеризуется отеком век, гиперемией конъюнктивы, часто ее хемозом, инфильтрацией, появлением фолликулов и складчатостью нижней переходной складки, отделяемым слизистого характера (длительность 1-4 дня) (рис. 2).
Для второй стадии (от 2 до 7 дней) характерно образование тонких фибриновых, некротических конъюнктивальных пленок (при отделении которых наблюдается кровотечение), точечных инфильтратов на роговице, возможное присоединение вторичной инфекции. Третья стадия включает резорбцию роговичных инфильтратов, уменьшение отека, гиперемии конъюктивы и количества фолликулов, выздоровление (7-14 дней). Четвертая стадия – период синдрома «сухого глаза», который длится от 15 до 30 дней.
Эпидемический кератоконьюнктивит (ЭКК), быстро распространяясь среди населения, ввиду большой контагиозности приносит большой экономический ущерб обществу. При этом существенно снижается обьем стационарной офтальмологической помощи. Данное заболевание глаз описано еще в 1889 г. (Fuchs Е., Adler), и только в 1942 г. оно получило свое настоящее название (Hogen М.J., Growford J.W., 1942).
Наиболее часто ЭКК вызывается аденовирусом типа 8. Отечественные штаммы этого серотипа аденовируса выделены В.О. Анджеловым (1964). Возбудителями ЭКК могут быть также аденовирусы серотипов 11 и 19, реже 1, 2, 3а, 7, 9, 15, 29 и 37. Наблюдались вспышки ЭКК, когда одновременно циркулировали и два возбудителя: типов 7 и 4, 7 и 2 или 8 и 19. Установлено, что аденовирус типа 19 может вызывать одновременное поражение гениталий и глаз человека (Harriet G.В., New W.A., 1981). В Республике Башкортостан основным возбудителем ЭКК являлся аденовирус типа 8. О циркуляции на территории республики другого, более редко встречающегося возбудителя ЭКК, свидетельствовало выявление антител к аденовирусу типа 19 (Казакбаев А.Г., 1989). В последние годы одной из главных этиологических причин ЭКК является аденовирус типа 37. При вспышке внутрибольничного острого ЭКК, вызванного аденовирусом данного типа, уровень выявления его ДНК на всем инструментарии и глазных каплях, несмотря на дезинфекцию инструментов и осуществление всех необходимых процедур, составлял более 80%. Следует отметить, что повторная дезинфекция не приводила к полному уничтожению вируса, а лишь снижала уровень выявления ДНК до 38% (Hamada N., 2008). Клиническое течение вспышки внутрибольничного ЭКК, обусловленного этим типом аденовируса, может протекать от бессимптомного до тяжелого. Мягкое или бессимптомное его течение является обычным явлением во время вспышки, что может осложнить эпидемиологическую обстановку (Kaneko H., 2009).
Страницы: 1 2 3 4 5 6 7 8 9 10
Острый бактериальный конъюнктивит
, MD, FACS, Sidney Kimmel Medical College at Thomas Jefferson University
Last full review/revision April 2018 by Melvin I. Roat, MD, FACS
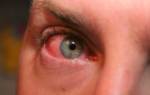
На этой фотографии показаны периорбитальная эритема, отек и гнойные выделения (видны на временных ресницах) у пациента с бактериальным конъюнктивитом. Зуд обычно не является признаком.
Фотобанк д-ра P.MARAZZI/SCIENCE PHOTO LIBRARY
Офтальмия новорожденных – это гонорейный или хламидийный конъюнктивит у детей, родившихся от матерей с инфицированным урогенитальным трактом. Симптомы и признаки, такие как отек век, хемоз и гнойные выделения, развиваются через 2 – 5 дней после родов.
DR М.А. Фотобанк ANSARY/SCIENCE PHOTO LIBRARY
Большинство бактериальных конъюнктивитов являются острыми; хронический бактериальный конъюнтивит вызывают Chlamydia и редко Moraxella. К хламидийным конъюнктивитам относятся трахома и взрослый или детский конъюнктивит с включениями.
Этиология
В большинстве случаев бактериальный конъюнктивит вызывают Staphylococcus aureus, Streptococcus pneumoniae, виды Haemophilus и, более редко, – Chlamydia trachomatis ( Трахома). Гонококковый конъюнктивит, который обычно развивается после полового контакта с лицом, имеющим генитальную инфекцию, вызывается Neisseria gonorrhoeae.
Офтальмия новорожденных (неонатальный конъюнктивит) может быть вызвана материнской гонококковой и/или хламидийной инфекцией. У 20–40% новорожденных, прошедших через инфицированные родовые пути, развивается конъюнктивит новорождённого.
Клинические проявления
При данном конъюнктивите обычно поражается один глаз, однако в течение нескольких дней инфекция может перейти на второй глаз. Характер выделений обычно гнойный.
Отмечается выраженные гиперемия и отек конъюнктивы глазного яблока и век. Петехиальные субконъюнктивальные кровоизлияния, хемоз, фотофобия и увеличение предушных лимфоузлов обычно отсутствуют. Отек век часто умеренный.
При гонококковом конъюнктивите взрослых симптомы развиваются уже через 12–48 ч после контакта. В этом случае характерны тяжелый отек век, хемоз и профузный гнойный экссудат. Редкими осложнениями данного состояния являются язвы, абсцессы и перфорация роговицы, панофтальмит и слепота.
Бленнорея новорожденных, вызванная гонококками, развивается через 2–5 дней после родов. Бленнорея новорожденных хламидийной этиологии обычно манифестирует через 5–14 дней. Симптомы обоих заболеваний проявляются симметрично с двух сторон; характерны выраженный папиллярный конъюнктивит с отеком век, хемозом и слизисто-гнойными выделениями.
Диагностика
Иногда требуется посев мазка и соскоба конъюнктивы
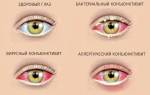
Диагностику конъюнктивитов и дифференциальный диагноз между бактериальным, вирусным и неинфекционным конъюнктивитами ( Дифференциальные особенности острого конъюнктивита) обычно проводят на основании клинических данных. Мазки и посев выделений обычно показаны при выраженных симптомах, нарушениях иммунного статуса, предрасположенности глаза к воспалительным процессам (например, после пересадки роговицы или при экзофтальме в рамках болезни Грейвса). Мазки и конъюнктивальные соскобы изучают под микроскопом и окрашиваются по Граму для определения типа бактерий, а окрашивание по Гимзе помогает выявить базофильные цитоплазматические включения в эпителиальных клетках, характерные для хламидийного конъюнктивита ( Паратрахома).
Дифференциальные особенности острого конъюнктивита
Вовлечение лимфатического узла
Прозрачные, мукоидные, вязкие/эозинофилы
От среднетяжелого до тяжелого
От умеренного до интенсивного
Лечение
Антибиотики (местные во всех случаях, кроме гонококкового и хламидийного)
Бактериальный конъюнктивит обладает высокой контагиозностью, поэтому необходимы строгие меры профилактики переноса инфекции.
Для предотвращения передачи инфекции, врачи должны
Используйте дезинфицирующее средство для рук или хорошо мойте руки (полностью намылить руки, потереть в течение 20 секунд, хорошо промыть и выключить воду с помощью бумажного полотенца).
Дезинфицировать инструменты и оборудование после обследования пациентов
Пациентам необходимо выполнять следующее:
Использовать дезинфицирующие средства для рук и/или тщательно мыть руки после прикасания к их глазам или носовым выделениям
Избегать прикасаться к неинфицированному глазу после касания зараженного глаза
Избегать использования бывших в употреблении у другого пациента полотенец или подушек
Избегать плавания в бассейнах
Если не подтверждается гонококковая или хламидийная этиология инфекции, большинство офтальмологов назначают капли 0,5%-ного моксифлоксацина 3 раза/день в течение 7–10 дней или другой фторхинолон, или триметоприм/полимиксин В 4 раза в день. Отсутствие ответа через 2 или 3 дня говорит о том, что инфекция вызвана антибиотикорезистентными бактериями, вирусом или имеет аллергическую природу. Для определения последующей тактики лечения необходимо провести посев выделений и анализ на антибиотикочувствительность (если этого не было сделано ранее).
Из-за резистентности к противомикробным препаратам и поскольку у пациентов с гонореей часто присутствует хламидийная генитальная инфекция, при гонококковых конъюнктивитах у взрослых требуется двойная терапия цефтриаксоном 1 г внутримышечно однократно и азитромицином 1 г перорально однократно (при аллергии на азитромицин или для лечения предполагаемой хламидийной коинфекции назначают доксициклин 100 мг перорально 2 раза в день в течение 7 дней). В настоящее время применение фторхинолонов не рекомендуется из-за развития резистентности. В качестве дополнения к системной терапии можно применять бацитрацин 500 ЕД/г или накладывать 0,3%-ную гентамициновую мазь каждые 2 ч на пораженный глаз. Системное лечение также должны получать сексуальные партнеры. Пациенты должны быть обследованы на наличие других заболеваний, передающихся половым путём и об этом необходимо уведомить местные органы здравоохранения (по крайней мере в США).
Профилактика бленнореи новорожденных заключается в рутинном закапывании нитрата серебра или применении эритромициновой мази при рождении. При возникновении инфекции после профилактики показана системная антибиотикотерапия. При гонококковой инфекции назначают однократное внутривенное (25–50 мг/кг) или внутримышечное (не больше 125 мг) введение цефтриаксона. При хламидийной инфекции назначают эритромицин в дозе 12,5 мг/кг перорально или внутривенно 4 раза в день в течение 14 дней. Родители также должны получить лечение.
Основные положения
Острый бактериальный конъюнктивит отличается от вирусного наличием гнойных выделений и отсутствием хемоза, и поражения предушных лимфоузлов.
Специфическое лечение требуется при бленнорее новорожденных, гонококковом конъюнктивите, трахоме и конъюнктивите с включениями.
Диагноз обычно ставится на основе клинических данных.
Лечение включает меры по предотвращению распространения инфекции и антибиотикотерапию (местно – например, фторхинолоны, за исключением гонококков и хламидий).