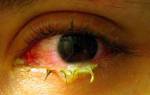
Острый конъюнктивит вызванный синегнойной палочкой
Кератоконъюнктивит, вызванный синегнойной палочкой
Возбудитель этой формы конъюнктивита – синегнойная палочка (Pseudomonas aeroginosa) – это грамотрицательный микроорганизм, который обнаруживается на коже и в кале приблизительно у 5 % здоровых людей и у 50 % пациентов, находящихся в стационаре.
В последнее время частота встречаемости этой формы конъюнктивита возросла. Как предполагают, это связано с увеличением частоты использования контактных линз, особенно длительного ношения. Также одной из причин повышения заболеваемости называют широкое применение кортикостероидов.
Патогенез
- Заболевание начинается остро, стремительно, появляются резкая светобоязнь, слезотечение, острая, режущая боль в глазу (в течение 30 – 60 минут).
- Резкое ухудшение зрения
- Обильное или умеренное количество гнойного отделяемого, образовавшийся в роговице гнойный инфильтрат может быстро распространиться на всю роговицу
- Отек век
- Отмечается резкая смешанная инъекция сосудов глаза.
При несвоевременном или неправильном лечении (применение антибиотиков, к которым нечувствительна синегнойная палочка) возможны перфорация роговицы и развитие эндофтальмита или панофтальмита ( в течение первых часов заболевания).
Развитие язвы характерно для состояний, при которых изначально нарушена целостность роговицы – после офтальмоопераций, травм, при ношении контактных линз.
Процесс нередко заканчивается образованием тотального бельма или субатрофией глазного яблока.
Клиническая картина
Поражение одностороннее; резкая гиперемия; светобоязнь, препятствующая осмотру глаза.
При осмотре: конъюнктива век резко гиперемирована, отечна, рыхлая, в ряде случаев наблюдается хемоз конъюнктивы. На конъюнктиве – слизисто-гнойное отделяемое, могут возникать микроэрозии роговицы и в последующем – на их фоне могут развиваться язвы роговицы.
В первые сутки язва имеет весьма характерную картину: центральное или парацентральное расположение, глубина язвы определяется с трудом, так как ложе язвы заполнено слизистым отделяемым, интимно связанным с дном и стенками язвы. Отделяемое выступает над поверхностью язвы и в виде «конского хвоста» спускается от зоны язвы, часто доходя до нижнего века. Присутствие отделяемого затрудняет оценку наличия перфорации язвы в переднюю камеру.
Лечение
Терапия синегнойной язвы роговицы должна проводиться только в условиях стационара, однако, учитывая стремительное развитие заболевания, первые меры должны быть приняты уже в момент первичного обращения пациента.
- Специфическое: 2 препарата местных антибиотиков широкого спектра действия из разных групп:
- группа аминогликозидов: Тобрамицин (Тобрекс, Тобрекс 2Х), Гентамицин – 6 раз в день;
- группа фторхинолонов: Моксифлоксацин (Вигамокс), Ципрофлоксацин (Ципро-мед), Левофлоксацин (Офтаквикс), Офлоксацин (Флоксал), Ломефлоксацин (Лофокс) – форсированный метод применения (первые 2 часа каждые 15 минут, затем до конца суток каждый час), далее 6 раз в день;
- комбинированный антибиотик: Колбиоцин (Колистиметат Na + Тетрациклин + Хлорамфеникол) – 6 раза в день;
- антисептики: Мирамистин (Окомистин), пиклоксидина гидрохлорид (Витабакт) – 6 раз в день;
- Гентамицин (инъекции под конъюнктиву или парабульбарно)
- Противовоспалительное:
- НПВС: Диклофенак натрия (Дикло-Ф, Диклофенаклонг), Индометацин (Индоколлир) – 3 раза в день.
- Репаративное: Декспантенол (Корнерегель), Солкосерил -5 раз в день.
- Мидриатики:Фенилэфрин (Ирифрин) – 2 раза в день.
- Системное: внутримышечное введение антибиотиков широкого спектра действия аминогликозидов или цефалоспоринов.
Данные меры проводятся до момента госпитализации пациента в профильный стационар.
Лечение кератита вызваного синегнойной палочкой.
Синегнойная палочка характеризуется природной устойчивостью к большинству антибиотиков. Она чувствительна к полимиксину (М и В), гентамицину (гарамицину), карбенициллину, сизомицину, тобрамицину, амикацину, биомицину. К широко применяемым в офтальмологии антибиотикам — тетрациклину, левомицетину, стрептомицину, канамицину штаммы синегнойной палочки устойчивы в 90—100% случаев. Поэтому применение антибиотиков этих групп для лечения кератита, вызванного синегнойной палочкой, нецелесообразно. Местно инстиллируют 2,5 %раствор полимиксина М сульфата, 0,5%раствор гентамицина сульфата 6—8—10 раз в сутки, 0,02%раствор хлоргексидина, 0,04%раствор диоксидина, растворы гордокса (10000 ЕД/мл) и контрикала (5000 ЕД/мл) — 4—5 раз в день. Применяют также 2%мазь полимиксина М сульфата и 0,5%мазь гентамицина 4—6 раз в день. Широко используют введение антибиотиков под конъюнктиву, что создает максимальную концентрацию препарата в ткани роговицы и в течение суток поддерживает его терапевтический уровень. Достигаемые при субконъюнктивальном введении концентрации препарата в роговице значительно превышают наблюдаемые при парентеральном введении. Под конъюнктиву 1 раз в сутки вводят: полимиксина сульфат М—50 мг, карбенициллина динатриевую соль — 50 мг, 4%раствор гентамицина сульфата по 0,5—1 мл (20—40 мг). Проводят общее лечение антибиотиками. Внутрь назначают полимиксина М сульфат по 500 000 ЕД 4 — 6 раз в день. Внутримышечно — 4%раствор гентамицина сульфата по 1 мл 3 раза в сутки, карбенициллина динатриевую соль по 1 г 4 раза в сутки. При тяжелом течении процесса карбенициллин целесообразно комбинировать с гентамицином. Эта комбинация антибиотиков оказывает синергическое действие. Во избежание инактивации растворы карбенициллина нельзя смешивать с растворами гентамицина, их следует вводить раздельно. Курс лечения 7—14 дней. Для подавления присоединяющейся кокковой флоры целесообразно инстиллировать растворы сульфаниламидных препаратов и антибиотиков (см.Язва роговицы ползучая) .
Лечение ползучей язвы роговицы.
Проводят обязательно в условиях стационара. Применяют антибиотики широкого спектра действия и сульфаниламидные препараты в виде инстилляций их растворов, субконъюнктивальных инъекций, глазных лекарственных пленок. Назначают следующие антибиотики: неомицин, мономицин, канамицина сульфат, левомицетин, бензилпенициллина натриевую соль—инстилляции 0,25—0,5—1%растворов 6—8 раз в сутки. Используют также 0,5—1%мази этих антибиотиков, неомицин и канамицина сульфат в ‘глазной лекарственной пленке. Местно применяют и другие антибиотики: тетрациклин, эритромицин, дитетрациклин (1%глазные мази). При тяжелом течении язвы дополнительно вводят под конъюнктиву неомицин, мономицин, линкомицина гидрохлорид или канамицин в дозе до 25 000 ЕД, стрептомицин — хлоркальциевый комплекс — до 50 000 ЕД, бензилпенициллина натриевую соль — до 300 000 ЕД. Назначают антибиотики также внутрь: тетрациклин по 0,2 г, олететрин по 0,25 г, эритромицин по 0,25 г 3—4 раза в день; внутримышечно — бензилпенициллина натриевую соль по 200 000—300 000 ЕД 3—4 раза в сутки, стрептомицина сульфат по 500 000 ЕД 2 раза в сутки. Массивную общую антибиотико-терапию сочетают с местным введением сульфаниламидных препаратов; 30%раствора сульфацил-натрия в виде инстилляций 5—6 раз в день, 20%раствора сульфапиридазин-натрия 3—4 раза в день. Назначают 30%мазь сульфацил-натрия 3— 4 раза в день, 10%мазь сульфапиридазин-натрия и сульфапиридазин-натрий в глазной лекарственной пленке 2 раза в день. Местное лечение комбинируют с приемом сульфаниламидных препаратов внутрь: сульфадимезин — по 0,5—1 г 3—4 раза в день, сульфапиридазин-натрий—в 1-й день лечения 1—2 г и в последующие дни по 0,5—1 г, этазол — по 0,5—1 г 4 раза в день, сульфален — в 1-й день 1 г, затем по 0,2 г в день. При выраженном отеке роговицы вокруг язвы используют местно кортикостероидные препараты: 0,5—2%суспензию гидрокортизона, 0,3%раствор преднизолона, капли «Софрадекс», 1%раствор атропина сульфата, можно в сочетании с 0,1% раствором адреналина гидрохлорида 2—3 раза в день. Для улучшения эпителизации роговицы назначают инстилляции 1% раствора хинина гидрохлорида 5—6 раз в день и капли, содержащие витамины (рибофлавин с аскорбиновой кислотой и глюкозой). Одновременно назначают внутрь или парентерально витамины Bi,Вг, Be,С, PP.Проводят также осмотерапию — внутривенные вливания 40%раствора глюкозы по 15—20 мл, 10—15 вливаний на курс; 40% раствора гексаметилентетрамина по 5—10 мл, 10 вливаний на курс. В тяжелых случаях, когда в течение нескольких дней активного лечения воспалительный процесс не уменьшается, показана криоаппликация. При замедленном рассасывании гипопиона рекомендуется вскрытие передней камеры глаза (парацентез), выведение гноя и промывание ее раствором бензилпенициллина натриевой соли (100000 ЕД) и стрептомицин хлоркальциевого комплекса (100000 ЕД) на 10 мл изотонического раствора натрия хлорида. При дакриоцистите показана срочная дакриоцисториностомия. В некоторых случаях при угрозе прободения роговицы проводится лечебная кератопластика.
Острый бактериальный конъюнктивит
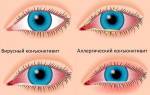
Острый бактериальный конъюнктивит – инфекционное поражение слизистой глаза, вызываемое грамположительными или грамотрицательными бактериями. При остром конъюнктивите отмечаются выраженная светобоязнь и слезотечение, отечность и гиперемия слизистой глаз, точечные геморрагии, слизисто-гнойное отделяемое из конъюнктивальной полости. Диагностика острого конъюнктивита бактериальной этиологии включает биомикроскопию переднего отрезка глаза, окрашивание роговицы флуоресцеином, бактериологический посев отделяемого с конъюнктивы. При острых бактериальных конъюнктивитах проводится местное антимикробное лечение (глазные капли и мази) с учетом чувствительности возбудителя к препаратам.
Общие сведения
На долю конъюнктивитов в офтальмологии приходится до 30% всей патологии глаз. Среди них бактериальные конъюнктивиты составляют 73%; аллергические конъюнктивиты – 25%; вирусные конъюнктивиты – 2% соответственно. Острый бактериальный конъюнктивит довольно часто сочетается с инфекционным блефаритом и кератитом. Заболеваемость острым конъюнктивитом имеет сезонную зависимость (чаще отмечается в осенне-зимний период). Острый инфекционный конъюнктивит, ввиду высокой контагиозности, наиболее часто развивается у детей 2-7 лет и в детских коллективах часто приобретает характер эпидемических вспышек. Опасность острого бактериального конъюнктивита у детей заключается в вероятности развития кератита, дакриоцистита, флегмоны слезного мешка и флегмоны орбиты.
Причины
Даже у здоровых людей в составе микрофлоры краев век и поверхности конъюнктивы присутствуют различные микроорганизмы: стафилококки, пропионибактерии, дифтероиды и др. Резистентность конъюнктивы к инфекциям обеспечивается, главным образом, благодаря антибактериальной активности слезной жидкости, содержащей защитные факторы – иммуноглобулины, компоненты комплемента, лактоферрин, лизоцим, бета-лизин. Мигательные движения век способствуют обновлению слезной жидкости и механическому удалению бактерий с поверхности глаза.
Основными возбудителями острого бактериального конъюнктивита выступают стафилококки (эпидермальный, золотистый, сапрофитный), стрептококк, пневмококк, синегнойная и кишечная палочка, гемофильная палочка, бактерия Коха—Уикса, коринебактерии дифтерии, гонококк. Особые трудности для лечения представляют микст-инфекции: вирусно-бактериальные, вирусно-бактериально-грибковые конъюнктивиты.
Развитию острого бактериального конъюнктивита способствует ослабление общего и местного иммунного ответа, механические повреждения глаз, попадание инородных тел в глаза, перенесенные вирусные заболевания, стрессы, переохлаждение, длительное местное использование глюкокортикоидов и др. Возникновение острого бактериального конъюнктивита может быть связано с заболеваниями кожи (многоформной эритемой), ЛОР-органов (отитом, тонзиллитом, синуситом), патологией глаз (блефаритом, синдромом сухого глаза, поражением слезоотводящих путей). Передача инфекции происходит через загрязненные гнойным отделяемым предметы (платки, полотенца, постельное белье, игрушки), руки, воду.
Острый конъюнктивит, вызываемый синегнойной инфекцией, часто встречается у лиц, использующих контактные линзы. При нарушении рекомендаций по уходу за линзами, возбудитель может высеваться с поверхности линз, из растворов, контейнеров для хранения. Острый конъюнктивит новорожденных чаще развивается у детей с внутриутробным инфицированием, недоношенных, рожденных от матери с воспалительными заболеваниями половых органов (гонореей, туберкулезом и др.).
Симптомы
Острый конъюнктивит развивается стремительно и бурно – от момента внедрения возбудителя до появления развернутой клинической симптоматики проходит от нескольких часов до нескольких суток.
Течение различных форм бактериального конъюнктивита характеризуется гиперемией, инфильтрацией и отечностью всех отделов конъюнктивы, чувством жжения, «песка» и зуда, болью в глазу, обильным слизисто-гнойным отделяемым из конъюнктивального мешка. При остром конъюнктивите выражена конъюнктивальная инъекция, отмечаются кровоизлияния, образование сосочков и фолликулов на слизистой глаза. При значительном отеке может развиваться хемоз конъюнктивы – ее ущемление в глазной щели при смыкании век. Поражение глаз при инфекционном конъюнктивите вначале одностороннее; второй глаз вовлекается в воспаление несколько позже.
Острый конъюнктивит протекает с обильным отделением гнойного секрета из конъюнктивальной полости, который склеивает ресницы, засыхает на краях век, образуя корочки. Острый конъюнктивит представляет опасность в плане развития инфекционных поражений роговицы – бактериального кератита, гнойной язвы роговицы с угрозой перфорации. Глубокие кератиты и язвенные поражения роговицы возникают преимущественно на фоне ослабления организма – при анемии, дистрофии, гиповитаминозах, бронхоадените и т. д.
Иногда при остром конъюнктивите отмечается общее недомогание – субфебрилитет, головная боль, бессонница, поражения респираторного тракта. Продолжительность заболевания составляет 10-14 дней.
Диагностика
Диагноз острого конъюнктивита устанавливается офтальмологом на основе эпидемиологических данных и клинических проявлений. С целью выяснения этиологии инфекционного конъюнктивита производится микроскопическое и бактериологическое исследование мазка с конъюнктивы с антибиотикограммой.
Осмотр переднего отрезка глаза с помощью щелевой лампы (биомикроскопия глаза) выявляет гиперемию и рыхлость конъюнктивы, сосудистую инъекцию, сосочковые и фолликулярные разрастания, дефекты роговицы. Для исключения язвенного поражения роговицы проводится инстилляционная проба с флюоресцеином.
Лечение
При остром инфекционном конъюнктивите назначается местное лечение с учетом типа выделенного возбудителя и его антибиотикочувствительности. Проводится тщательный туалет глаз: протирание век, струйное промывание конъюнктивального мешка антисептическими растворами (фурацилином, борной кислотой). При этом для каждого глаза используются отдельные ватные шарики, пипетки, глазные палочки, спринцовки.
После тщательного механического очищения век и конъюнктивальной полости производятся инстилляции антибактериальных глазных капель (растворов тетрациклина, левомицетина, неомицина, линкомицина, офлоксацина и др.) через каждые 2-3 ч. На ночь за веки рекомендуется закладывать антибактериальную мазь. При выраженном отеке и воспалительных изменениях конъюнктивы к лечению добавляют антиаллергические и противовоспалительные капли.
При остром бактериальном конъюнктивите категорически воспрещается накладывать на глаза повязку, поскольку это затрудняет эвакуацию содержимого из полости конъюнктивы и увеличивает вероятность инфицирования роговицы. Лечение острого конъюнктивита проводится в течение 10-12 дней до полного и стойкого исчезновения симптомов, после чего желательно проведение повторного бактериологического контроля содержимого конъюнктивальной полости.
Прогноз и профилактика
Этиологически обоснованная и своевременная терапия острого конъюнктивита позволяет добиться стойкого излечения воспаления. При неблагоприятном исходе течение острого инфекционного конъюнктивита может осложниться бактериальным кератитом, помутнением роговицы, снижением зрения, развитием язвы роговицы, орбитальным целлюлитом. Возможен переход острой формы в хронический конъюнктивит.
Профилактика острого бактериального конъюнктивита заключается в соблюдении гигиенических норм, предупреждении травм глаза, правильном уходе за контактными линзами, своевременной санации очагов инфекции кожи и носоглотки. В детских коллективах, где регистрируется острый конъюнктивит, необходимо назначение превентивного лечения всем контактным лицам (инстилляции антисептических глазных капель).
Острые конъюнктивиты инфекционной природы
Острые конъюнктивиты.
Острые конъюнктивиты являются достаточно распространённой патологией органа зрения, в связи с чем, своевременное распознавание и лечение которых должен уметь осуществлять врач любой специальности.
Хронические конъюнктивиты часто сопутствуют другим заболеваниям глаз и организма в целом. Даже протекая в большинстве случаев в лёгкой и средней степени тяжести, хронические конъюнктивиты доставляют массу неудобств пациенту, снижая качество его жизни.
На практике чаще приходится сталкиваться с экзогенными конъюнктивитами инфекционной природы.
Острый и хронический конъюнктивит, вызванный стрептококком.
Так как бактерии обычно попадают в глаза с рук, острые стрептококковые конъюнктивиты чаще встречаются у детей, реже у людей среднего возраста. Патологический процесс сначала поражает один глаз, спустя несколько дней – другой.
Клиника заболевания.
Клиника заболевания типична в большинстве случаев: с утра пациенту трудно открыть глаза, из-за слипшихся век. Отделяемое из глаз может быть серозным, серозно–гнойным или гнойным. Больного беспокоит чувство жжения и зуда в глазу, а также слезотечение и ощущение инородного тела в глазу.
При объективном исследовании можно выявить гиперемию конъюнктивы, она набухает и собирается в складки в области век и становится студнеобразной в области склеры.
При хроническом стрептококковом конъюнктивите пациента часто беспокоят светобоязнь, раздражение глаз. Нередко отмечаются жалобы на быструю утомляемость органа зрения. Хронический конъюнктивит стрептококковой этиологии зачастую является результатом распространения инфекции с носоглотки, околоносовых пазух и среднего уха.
Диагностика.
Диагностика стрептококкового конъюнктивита основывается на типичной клинике и микробиологического исследования с изучением чувствительности бактерий к антибиотикам.
Лечение.
Лечение конъюнктивита проводят закапыванием раствора сульфацил – натрия, закладыванием тетрациклиновой или эритромициной мазей по 3 раза в день. Для лечения хронического конъюнктивиты большое значение имеет санация хронических очагов инфекции.
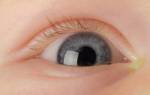
Острый конъюнктивит, вызванный синегнойной палочкой.
Отмечается острое начало патологического процесса, которое проявляется большим либо умеренным количеством гнойного отделяемого и отёком век.
Жалобы пациента обычно такие же, как и при других формах заболевания: резь в глазах, светобоязнь, слезотечение.
При осмотре отмечается ярко – красный цвет слизистой оболочки, её отёчность и разрыхлённая структура.
Лечение конъюнктивита, вызванного синегнойной палочкой должно быть начато без промедления, иначе воспаление перейдёт на роговицу с образованием прогрессирующей язвы. Обычно назначают комбинированную терапию как минимум двумя антибиотиками: гентамицина и полимиксина.
В более лёгких случаях бывает достаточно применения глазных капель, в более тяжёлых случаях антибиотики водят парабульбарно или системно.
Острый конъюнктивит, вызываемый гонококком (гонобленорея).
Гонобленорея является важной проблемой, с которой сталкиваются акушеры и неонатологи. Заражение ребёнка может произойти при прохождении через родовые пути матери, болеющей гонореей. Клинические признаки появляются у новорожденного на 2-3 сутки жизни в виде синюшно – багрового отёка век. Иногда веки на только опухают, что осложняет осмотр глаз ребёнка. .
Отделяемое из глаз гнойное, часто с примесью крови. Отёк спадает через 3-4 дня. Если лечение не было начато, заболевание может протекать до двух месяцев. Гонобленорея новорождённых может приводить к таким осложнениям как хемоз конъюнктив, образование бельма, которое ведёт к значительному снижению зрения. Наиболее грозное осложнение гонобленореи – воспаление глазного яблока (панофтальмит), приводящий к его атрофии.
У взрослых возможны различные пути заражения гонобленореей: непосредственно генитально – глазной и по пути гениталии – руки – глаза. Клиническая картина нарастает с большой скоростью, веки резко отёчны, слизистая оболочка глаза ярко – красного цвета. Часто вовлекается роговица, следовательно чаще развиваются осложнения. Помимо симптомов со стороны глаз, характерны лихорадка, поражение сустава и мышц, нарушение сердечной деятельности.
Лечение гонобленореи.
Лечение гонобленореи должно осуществляться препаратами для общего и местного использования. Местно назначают частые промывания раствором перманганата калия, раствором сульфацил-натрия . Для системного лечения применяются пенициллин внутримышечно.
Профилактика гонобленореи у новорождённых заключается в промывании глаз ребёнка в первые же минут после рождения. У взрослых предотвратить заражение глаз помогает соблюдение правил гигиены.
Острый конъюнктивит , вызванный палочкой Лёффлера ( Corinebacteria diphtheria , дифтерийный конъюнктивит).
Ввиду повсеместной вакцинации против дифтерии, конъюнктивит, вызванный Corinebacteria diphtheria, встречается редко. Заболевание может развиться, если по каким-либо причинам прививки, либо не были сделаны, либо были сделаны не в полной мере.
Дифтерийный конъюнктивит начинается со значительного отёка и геперемии век. Это сопровождается их уплотнением и болезненность. Пациент с трудом открывает глаза, при этом из глазной щели отделяется мутная жидкость, содержащая хлопья. Это главный отличительный признак дифтерийного конъюнктивита от воспаления слизистой оболочки глаза другой этиологии. Края век покрыты серыми плёнка – налётами, схожими с теми, которые обычно покрывают зев при дифтерии. Снимаются эти плёнка так же сложно, после их удаления слизистая кровоточит. Участки конъюнктивы, поражённые патологическим процессом, подвергаются некрозу через 7-10 дней. На месте отторжения ткани обнажаются грануляции. Нередко дифтерийный конъюнктивит протекает с осложнением, при котором веки срастаются с глазным яблоком (симблефорон). Кроме того, все симптомы со стороны органа зрения протекают на фоне высокой температуры тела, головной боли, общей слабости.
Лечение дифтерийного конъюнктивита.
Лечение дифтерийного конъюнктивита обязательно требует назначение противодифтерийной сыворотки и антибиотика широкого спектра действия. В глаза закапывают сульфацил-натрий и промывают перманганатом калия.
Все хронические конъюнктивиты, вызванные инфекционными агентами, экзогенными факторами (пыль, песок, инсоляция), некорригированными аномалиями рефракции или же систематическим зрительным утомлением, характеризуются схожей симптоматикой. Больных беспокоит чувство жжения и зуда в глазах, ощущения в них песка и небольшое покраснение глаз. Объективно отмечается небольшая гиперемия конъюнктивы с единичными фолликулами, иногда в углах глаза можно наблюдать пенистое отделяемое.
Лечение хронических конъюнктивитов осуществляется с учётом этиологии (наибольшей популярностью пользуется лечение в германии) и заключается как в устранении очага инфекции, так и ликвидации неблагоприятных факторов окружающей среды.
Ольга 17 Августа 2011 Надеюсь, пользователи интернета, прочитавшие эту статью, расскажут и предостерегут от мошенников своим пожилых близких, ведь сумма, которую требуют за установку “льготного фильтра” равна сумме пенсии, а приходят мошенники как раз в числах, когда пенсия уже должна быть получена и хранится в бабушкиной шкатулке, кроме того, если денег не хватает, наглые продавцы предлагают занять недостающую сумму у соседей или родственников. А бабушки – люди ответственные и добропорядочные, они сами голодать будут, но долг за ненужный фильтр выплатят. вася 18 Апреля 2012 оприделитесь с местонахождем на карте